SGLT2阻害薬とは
SGLTの種類はいろいろあり、体内のさまざまな場所に存在していますが、SGLT2に限っては、腎臓の近位尿細管という場所に限定的に存在しているのが特徴です。近位尿細管は、血液中から取り出して必要なものを体内に取り込み、不要なものを尿として排泄する働きをします。この過程において、SGLT1とSGLT2は、グルコースを栄養分として細胞内に取り込む役割を担っています。近位尿細管で再吸収されるグルコースのうち、90%はSGLT2の働きによるもので、残りの10%はSGLT1の働きによるものです。
SGLT2阻害薬の作用機序
健康な人では、近位尿細管のSGLT2の働きによって、血中グルコースのほとんどが再吸収され、尿糖は排泄されません。ところが高血糖状態では、SGLT2の再吸収能を超えた分のグルコースが尿糖として排泄されます。‘尿に糖が混ざる’という現象は、「糖尿病」という病名の由来でもあるわけですが、その現象はSGLT2の働きの限界を示すものと言えますし、また同時に、この現象は多少なりとも高血糖の緩和に寄与しているとも言えます。
しかし糖尿病ではSGLT2の発現が増加していることがわかっています。つまり、高血糖の緩和という観点では尿糖排泄が増えたほうが有利なのにもかかわらず、逆に血糖値をより高いレベルに維持するような悪循環が作られてしまっているわけです。
SGLT2阻害薬はその名のとおり、SGLT2の働きを阻害する薬剤です。SGLT2の働きを阻害すると、近位尿細管でのグルコース再吸収が減り、その分だけ尿糖の排泄が増えます。その結果、高血糖が改善されます。
以上をイラストを使って簡単に表してみましょう。
図1は健康な人の血糖の流れです。小腸で消化吸収されたり肝臓から放出・新生される糖の量を、一番上の蛇口を流れる量で表現しています。一方、エネルギーとして用いられたり肝臓に取り込まれる糖は、左下の蛇口を流れる量として表しています。両者のバランスがとれているため、血糖値は正常範囲に収まり、当然、尿糖は排泄されません。
図1 健康な人の血中グルコースの供給と利用
糖の供給・利用ともに適量でバランスがとれている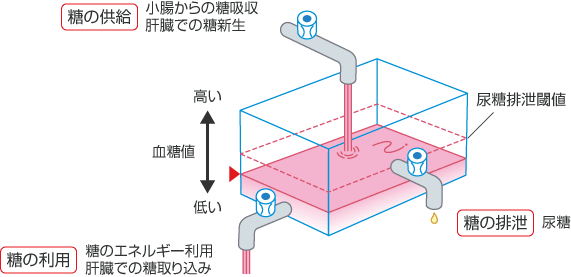
ところが糖尿病では図2のように、過食とインスリン作用不全により一番上の蛇口から流れ込む糖の量が増加し、運動不足とインスリン作用不全により左下の蛇口を流れる糖の量は減少して、血糖値が上昇します。尿糖排泄閾値を超えた分が、右側の蛇口から少しずつ排泄されていきますが、その程度では高血糖を下げるまでには至りません。
図2 2型糖尿病患者さんの血中グルコースの供給と利用、および排泄
糖の供給が過剰な一方、利用は減少し、増えた血中グルコースの一部が尿糖として排泄される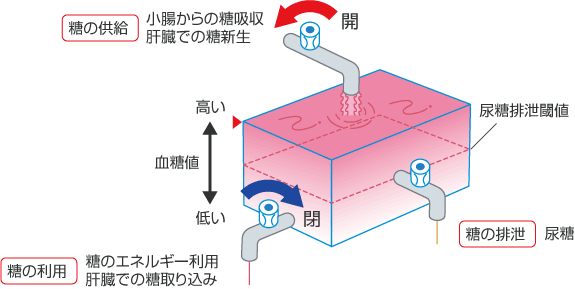
このような糖尿病の状態に対して従来行っていた食事・運動・薬物療法は、図3のように、上の蛇口を絞ったり左下の蛇口を開いたりして血糖値を下げようとするもので、右側の蛇口には全く手をつけていませんでした。
図3 従来の治療を行った場合の血中グルコースの変化
食事療法で糖の供給過剰を抑制し、運動療法で等の利用を促進する。種々の薬物は、そのどちらか一方または双方と、肝臓での糖新生を抑えるよう作用する。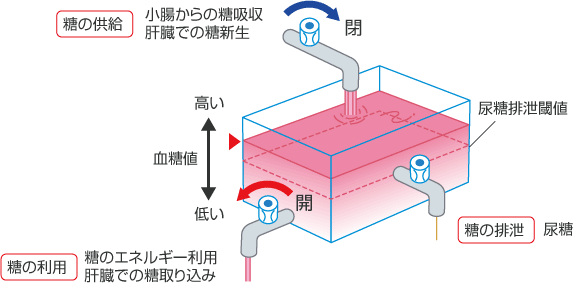
SGLT2阻害薬は、右側の蛇口を開くように働く、初めての治療法と言えます(図4)。これまでの治療法とは別の方法で血糖値を下げるので、従来の治療法への上乗せ効果も期待できます(図5)。
図4 SGLT2阻害薬のみによる血中グルコースの変化
血中から尿への糖排泄が促進されることで、高血糖が改善する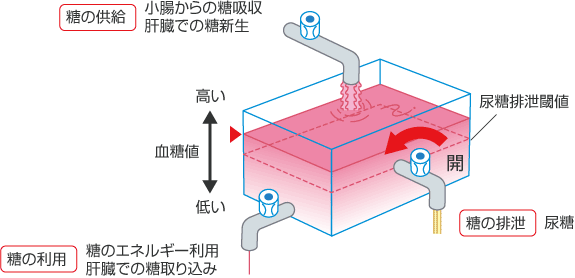
図5 従来の治療とSGLT2阻害薬を併用した場合の血中グルコースの変化
治療の組み合わせによっては効果はさらに上がる可能性も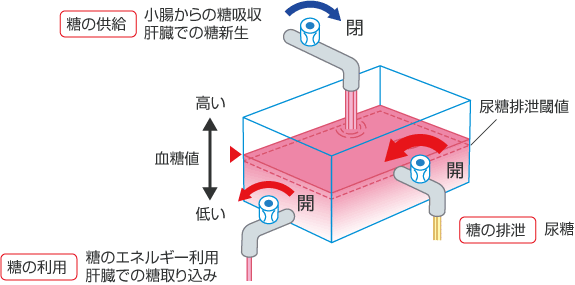
SGLT2阻害薬の特徴
これまでの糖尿病治療薬は膵臓に作用し、最終的にはインスリンを出すことで血糖コントロールを改善するものでした。SGLT2阻害薬の大きな違いは、腎臓に作用する治療薬であるということ。膵β細胞を酷使するわけでもなく、インスリン分泌の有無を問わず、腎臓の機能そのものへの負担はありません。あくまでも、その作用は腎臓の近位尿細管内にとどまり、他の治療薬のメカニズムに影響を与えることもないため、組み合わせによってはより大きな効果を引き出すことが期待されています。
SGLT2阻害薬のメリット
- インスリン分泌に依存しない作用機序のため、低血糖の心配が少ない
- 体重減少効果
- 血圧低下
- 脂質改善(LDLコレステロール、HDLコレステロール、トリグリセリド)
また、1型糖尿病患者さんへの使用についても研究が行われています。膵β細胞を破壊したモデルマウスによる実験では、随時血糖値、空腹時血糖値ともに低下し、HbA1cが改善したという結果が出ています。さらに、体重減少、低血糖リスク低下などの効果もわかってきています。
使用に関する注意点
SGLT2阻害薬の作用機序から、次のような副作用が起こり得るのではないかと言われています。
- 多尿による脱水。特に腎機能が低下している患者、高齢者には注意
- 尿糖が頻発することによる尿路感染症
- 性器感染症(特に女性)
- 血糖値が正常でも尿糖が出る
- 1,5-AG値が極端に低くなる
- コレステロール、血圧、血清カリウムなどにも影響か?
- インスリン分泌不全の場合、ケトアシドーシスの注意が必要
- 腎性糖尿:はじめから閾値が低い腎性糖尿の場合、栄養障害の可能性も
(2014年1月 公開)














