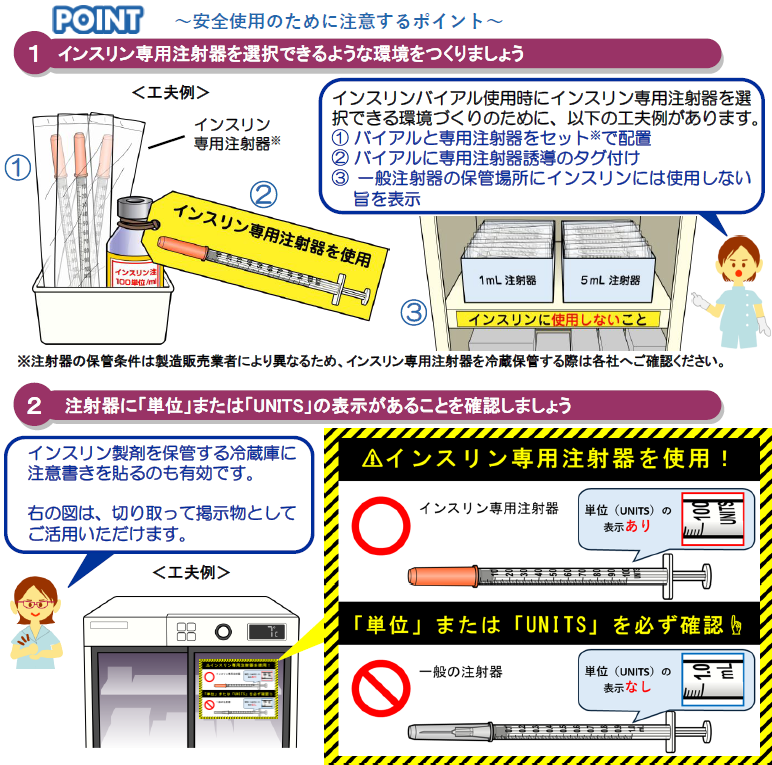
ADAが「診療ガイドライン2023年版」を発表
米国糖尿病学会の「ADA診療ガイドライン2023年版」は、網膜症や腎症、足潰瘍などの糖尿病合併症の包括的な治療計画を提供するものではないが、糖尿病合併症をスクリーニングする方法と時期、プライマリケアおよび治療環境での合併症の管理、必要に応じた専門医への紹介に関するガイダンスなどを提供している。同様に、糖尿病にしばしば関連し治療に影響を与える可能性のある心理社会的要因や精神疾患などについてもふれている。
ガイドラインの対象となるのは、プライマリケア医、内分泌専門医、看護師、医師アソシエイト/アシスタント、薬剤師、栄養士、糖尿病ケアと教育の専門家が含まれる。また、標準治療は心臓病や腎臓病の専門医、救急医、内科医、小児科医、精神科医、神経内科医、眼科医、足病医など、糖尿病に関連する合併症を治療する専門家へのガイダンスも提供している。さらに、そうした推奨事項は、保険者、政策立案者、研究者、研究資金提供団体、擁護団体などの政策やリソースの調整にも役立ち、糖尿病患者に最適なケアを提供するのに有用としている。
なお、ガイドラインに記載された推奨事項は、個々の医師の臨床的な判断を排除することを意図したものではなく、臨床状況での経験などにもとづく判断を拘束したり強制するものでもないとしている。
ADAによって開発されモデル化された等級付けシステムが採用され、推奨事項を裏付けるエビデンスの質に応じてA・B・Cの評価が割り当てられている。Eは臨床試験によるエビデンスがない、臨床試験が実用的でない可能性がある、または相反するエビデンスがあるものが割り当てられている。
「糖尿病の分野は急速に変化しています。ADAの標準治療では、入手可能な最良のエビデンスを厳格かつ包括的に使用して、最新のガイダンスを提供するよう努めています」と、ADAの専門実践委員会(PPC)議長でジョスリン糖尿病センター医学インストラクターであるNuha ElSayed氏は述べている。
「ADA診療ガイドライン2023年版」の注目すべき追加・変更点
「ADA診療ガイドライン2023年版」は、「Diabetes Care」の2023年1月号サプリメントとして刊行された。注目すべき追加・変更点は以下の通り――。
とくに十分な医療サービスを受けていない地域社会や医療制度で、糖尿病や心血管リスク要因の管理を支援するために、地域の医療従事者を活用する対処策について追加された。
具体的には、デジタルヘルスや遠隔医療などに関する文言と定義が追加され、遠隔医療のサブセクションの社会的決定要因を含む、これらの医療提供のモダリティの利点について追加された。
糖尿病のスクリーニングと診断のためのHbA1cのPOCT(臨床簡易迅速検査)の有用性について追加された。
▼スタチン使用による2型糖尿病のリスクへの対処、▼脳卒中の既往歴がありインスリン抵抗性と前糖尿病が示された患者の脳卒中・心筋梗塞のリスク軽減のためのピオグリタゾン使用、▼薬物療法(体重管理、高血糖の進行の最小化、心血管リスクの低減)を考慮した患者中心医療、▼糖尿病の発症リスクの高い個人に対するより集中的な予防アプローチなどが追加された。
- COVID-19や肺炎球菌性肺炎などの予防接種(COVID-19の2価ワクチンを含む)など、新しい適応症とガイダンスを反映するために、予防接種のサブセクションに変更が加えられた。
- 非アルコール性脂肪肝疾患(NAFLD)を有する2型糖尿病患者の管理について追加され、減量を促進する生活習慣改善、GLP-1受容体作動薬の使用に重点を置いた肥満症の治療、肥満外科治療などを解説。プライマリケアおよび糖尿病クリニックでのNAFLDの診断とリスク層別化、専門医への照会に関する情報も追加された。
- 「糖尿病の自己管理教育と支援」が追加され、糖尿病自己管理教育・療養支援(DSMES)の設計と実施のための、遠隔医療やデジタル医療ソリューションの利用を含む、社会的決定要因について情報が追加された。
- 「積極的な健康行動のサポート」が追加され、糖尿病患者支援のためにチーム医療を奨励している。チーム医療により、健康行動への関与をサポートし、自己管理と最適な状態を促進し健康転帰を改善することが推奨されている。
- 「心理社会的問題」のサブセクションは「心理社会的ケア」に改名され、標準的な糖尿病治療の一部として、糖尿病患者に適切な心理社会的サポートを提供することを推奨事項として強調されている。
- 糖尿病患者の睡眠の健康と身体活動に関連する新しい推奨事項が追加された。
フレイルまたは低血糖のリスクが高い高齢患者者では、目標範囲内時間が50%を超え、範囲を下回る低血糖の時間は1%未満にする目標が推奨された。
- 基礎インスリンで治療されている成人糖尿病患者での持続血糖モニター(CGM)の使用に関する推奨事項が追加された。さらに、CGM利用でのギャップを最小限に抑えるために、糖尿病患者がデバイスに途切れることなくアクセスできるようにするべきとされた。
- 米国食品医薬品局(FDA)により承認された自動インスリン送達(AID)システムはいくつかあるが、統合型CGMの指定を受けたシステムは1つだけであることを明記。
- 小児・成人患者でのリアルタイムCGMの早期開始により血糖管理にもたらされるメリット、およびメリットを最大化するためにCGMの使用継続の必要性について追加された。
- 肥満症のある患者に対しては、食事療法と運動療法に併せて、必要に応じてGLP-1受容体作動薬などの新しい薬剤を使用し、より高い減量(最大15%)を目指す。
- 体重減少作用のある新しい薬剤としてGIP/GLP-1受容体作動薬「チルゼパチド」が追加された。
- 米国糖尿病学会(ADA)および欧州糖尿病学会(EASD)による2型糖尿病での高血糖の管理に関する最新のコンセンサスレポートに合わせて更新された。
- 2型糖尿病があり、アテローム動脈硬化性心血管疾患、心不全、および/または慢性腎臓病のリスクのある成人では、心腎リスクを軽減するための薬物療法を治療計画に含める必要が示された。
- 高血圧の定義が更新されたのを受け改訂された。これらの推奨事項は、ACC(米国心臓病学会)およびAHA(米国心臓協会)の現在の高血圧の定義と一致している。糖尿病患者の血圧治療の目標は130mmHg未満/80mmHg未満とされた。
- 冠動脈疾患リスクのある患者でのLDLコレステロールの目標値として70mg/dL未満を考慮。アテローム性動脈硬化性心血管疾患のリスクの高い40~75歳の糖尿病患者では、高強度スタチン療法を検討し、LDLコレステロールをベースラインの50%以上低下させることを推奨。
最大耐量のスタチン療法で目標が達成されない場合は、エゼチミブまたはPCSK9阻害薬も検討。
- 心不全駆出率が駆出率が保持または低下している患者でのSGLT2阻害薬の使用の拡大された役割について追加。2型糖尿病および心不全が確立し、駆出率が保持または低下している患者では、症状・身体的制限・QOL改善のために、SGLT2阻害薬による治療を推奨。
- アルブミン尿をともなう糖尿病・慢性腎臓病患者でのフィネレノンの役割について追加。ACE阻害薬またはARBの最大耐用量で治療されたアルブミン尿症をともなう2型糖尿病および慢性腎臓病患者の治療ではフィネレノンの追加を検討。
- SGLT2阻害薬を開始できるレベルが変更され、eGFR(推算糸球体濾過量)≥20mL/分/1.73m²および尿中アルブミン/クレアチニン比(UACR)≥200mg/gとされた。
- SGLT2阻害薬は、尿中アルブミン/クレアチニン比が正常値から200mg/gまでの患者にも有効である可能性が示唆されているが、これを報告した研究は少ないので、現時点ではBレベルとされた。
- ミネラルコルチコイド受容体拮抗薬(MR拮抗薬)は、他の治療法が効果的でない場合の代替薬としてではなく、心血管および腎臓の保護のために推奨されている。
- 1型糖尿病の高齢者向けに、低血糖を軽減するためCGMの使用を推奨。これは、糖尿病管理・介入と合併症について検したDCCT/EDIC研究などからのデータにもとづくもの。
- インスリンを毎日複数回注射している2糖尿病の高齢者について、血糖転帰を改善し、血糖変動を減少させるために、CGMを検討する必要があることを伝えることを追加。
- 高齢者を対象とした2件の小規模な無作為対照試験(RCT)の結果から、ハイブリッドクローズドループを搭載したインスリンポンプが、センサーを増強したインスリンポンプに比較してグルコース測定基準を改善したことを紹介。
- SU薬またはインスリンで治療を受けている高齢患者の低血糖のリスクを評価するためにCGMの使用を検討することを推奨。
医師向け電子化オーダーエントリー(CPOE)を導入し血糖管理を容易にすること、さらには将来的には機械学習を使用しインスリン投与アルゴリズムをサポートすることなどが追加された。
American Diabetes Association - Standards of Care in Diabetes 2023 (Diabetes Care 2023年1月)
American Diabetes Association Releases 2023 Standards of Care in Diabetes to Guide Prevention, Diagnosis, and Treatment for People Living with Diabetes (米国糖尿病学会 2022年12月12日)
[ TERAHATA / 日本医療・健康情報研究所 ]