電子カルテ導入後の運用最適化― 業務効率を最大化する5つの工夫 ―

【執筆者】宮田浩行
看護師・介護福祉士。臨床経験15年以上。急性期病院、訪問看護、長期療養施設など幅広い領域で勤務。現在はフリーランスの医療ライターとして活動中。Amazon Kindleにて医療・介護・AI活用に関する著書を15冊出版。
電子カルテ導入後に「効果が出ない」のはなぜか
電子カルテ(Electronic Medical Record:EMR)の普及率は年々上昇しており、厚生労働省の令和5年(2023年)医療施設調査によれば、一般病院での導入率は65.6%、一般診療所においても55.0%に達しています。「医療DX令和ビジョン2030」(自民党政務調査会、2022年)および政府の医療DX推進方針では2030年までにすべての医療機関への普及を目標に掲げており、今や電子カルテは医療DXの中核インフラとなっています。しかし導入率の高さとは裏腹に、「導入したけれど業務が改善されない」という現場の声は依然として根強くあります。その理由はどこにあるのでしょうか。
最大の要因は、電子カルテを「紙カルテのデジタル版」として使っていることにあります。紙カルテ時代の業務フローをそのまま電子化しただけでは、データ入力の手間が増えるだけで、電子化のメリットを享受できません。電子カルテが持つ本来の機能――テンプレートの活用、他部署・他スタッフとのリアルタイム情報共有、データの自動集計・分析――を引き出すには、業務プロセス自体の見直しと運用の最適化が不可欠です。本稿では、この「運用最適化」を実現するための具体的な5つの工夫を、現場のリアルな視点から解説します。
工夫➀: 入力テンプレートの徹底的なカスタマイズ
電子カルテの業務効率化において、最も即効性が高く、かつ取り組みやすい施策が入力テンプレートのカスタマイズです。多くの電子カルテシステムには、SOAPノートや問診票、処置記録などの標準テンプレートが用意されていますが、これらはあくまで汎用的な設計であり、各医療機関の診療科の特性や診療スタイルには合っていないことが多いのです。結果として「使いにくいから自由記述に頼る」という悪循環に陥り、入力時間が短縮されないまま運用が続くケースも散見されます。
1. カスタマイズで押さえるべきポイント
例えば、高血圧の定期診察、糖尿病のフォローアップ、感冒の診察など、頻度の高い診療パターンに対して定型文を作成しておくことで、カルテ記載にかかる時間を大幅に短縮できます。「例えば「HbA1c〇%、前回比〇%変化、食事指導継続」のような型を作るだけで、一診察あたりの入力時間が数分単位で削減されます。この積み重ねは、外来診療全体の効率に直結します。特に1日50〜100人規模の外来診療を行うクリニックでは、定型文の整備によるカルテ記載の効率化が、診察全体のスループット向上に有効とされており、多くの導入事例でその効果が実感されています。
自由記述項目を減らし、チェックボックスやプルダウンで選択できる項目を増やすことも、入力ミスを減少させ、後からのデータ集計を容易にする有効な手段です。特に問診・身体所見・検査結果の記録は、構造化された入力形式が有効とされています。記録の標準化はデータ分析にも直結し、将来的なQI(質改善)活動や在宅医療の計画立案にも活かせる土台になります。
内科・外科・小児科など、診療科ごとにテンプレートを最適化することはもちろん、医師・看護師・医療事務・薬剤師など職種ごとに必要な入力画面を分けることで、各スタッフが自分に必要な情報に素早くアクセスできる環境を整えることも重要です。職種別の画面設計はスタッフのスキルの習熟速度を上げる効果もあります。
2. テンプレート整備の進め方
テンプレートの整備は一度に完璧を目指す必要はありません。まず「最も頻度の高い診療パターン上位5件」を定型化するところから始め、使いながら改善するサイクルを回すのが現実的です。ベンダーのサポート担当に相談すれば、既存テンプレートのカスタマイズ方法を教えてもらえることも多いです。
工夫➁:スタッフ教育と継続的なスキルアップ研修の実施

どれほど優れたシステムでも、使う人間がその機能を使いこなせなければ宝の持ち腐れになってしまいます。電子カルテ導入後に現場で起きる課題の多くは、システムへの慣れの不足・機能の未活用に起因していることが多いです。
1. 導入直後だけでなく、継続的な研修が重要
導入時のトレーニングを受けただけで終わりにしてしまうと、スタッフは基本操作しか身につかないまま運用を続けることになります。特に以下の場面では、定期的な教育機会の設定が効果的です。
- ●新機能・アップデートが追加されたタイミング
- ベンダーからの情報提供だけでなく、院内での勉強会を開いて全スタッフに周知する
- ●新人・中途採用スタッフが入職したタイミング
- OJT担当を明確に定め、電子カルテ操作のスキルを体系的に教える仕組みを整える
- ●問題・非効率が発生したタイミング
- 入力ミス、記録漏れ、データの二重入力などの問題が起きたら、その都度原因を分析し、全体で共有する
研修は「座学+実操作」のセット形式が効果的。操作マニュアルを紙やPDFで配布するだけでなく、実際のシステムを使いながら手を動かす時間を確保することで定着率が大きく向上します。
2. 「電子カルテ活用推進担当」の設置
規模が大きい医療機関では、院内にシステムと業務の両方に精通した「電子カルテ活用推進担当」を置くことが有効です。この担当者がベンダーとの窓口を担い、現場からの改善要望をシステムに反映させるハブとして機能することで、運用のPDCAサイクルが回りやすくなります。
小規模クリニックの場合は専任担当の設置が難しいこともありますが、「電子カルテに詳しいスタッフ」を1名以上育成し、困ったときの相談窓口として機能させるだけでも大きな効果があります。
工夫➂:他システムとの連携による情報の一元管理
電子カルテの効果を最大化するには、電子カルテ単体の最適化だけでなく、他の医療情報システムとのシームレスな連携が欠かせません。情報が一元管理されることで、スタッフは複数のシステムを行き来する手間がなくなり、診療の質と効率を同時に向上させることができます。
1. 連携が特に効果的なシステム
電子カルテとレセコンが連動することで、診察内容から処方・処置情報が自動的にレセプトデータに反映されるようになります。これにより、二重入力の手間がなくなるだけでなく、入力ミスによる請求漏れや過誤請求のリスクも低減できます。月次のレセプト点検業務も大幅に効率化され、医療事務スタッフの負担軽減につながります。
院内検査の結果や放射線画像(X線・CT・MRIなど)・超音波検査のデータが電子カルテ上で直接参照できる環境を整えることで、診察中の情報収集が効率化され、検査値の経時的変化もその場で確認できるようになります。内視鏡画像については内視鏡専用の映像管理システムとの連携も合わせて検討するとよいでしょう。
処方情報が連携されることで、薬剤師はその内容をいち早く確認でき、調剤・監査業務の効率化につながります。また、アレルギー情報や薬物相互作用の自動チェックにより、処方エラーの防止にも貢献します。患者安全の観点からも、このシステムの連携は優先度の高い取り組みといえるでしょう。
オンライン予約システムと電子カルテが連動することで、予約情報が自動的に診療スケジュールに反映され、受付業務の負荷が軽減されます。問診内容が事前にカルテに取り込まれる仕組みを作れば、診察室での入力量も減らせます。さらに、患者向けポータルから検査結果や服薬情報を閲覧できるようにすることで、患者自身の疾病管理意識向上にも寄与することができます。
2. 連携導入時の注意点
システム連携には初期コストと設定工数がかかります。特に異なるベンダーのシステムを連携させる場合は、標準規格(HL7 FHIRなど)への対応状況を事前に確認することが重要です。段階的に連携範囲を広げていく計画を立てることで、リスクを最小化しながら一元管理の恩恵を享受できるようになります。
工夫➃ 音声入力・AI支援機能の活用

近年、電子カルテの業務効率化において急速に注目を集めているのが、音声入力技術とAI(人工知能)支援機能の活用です。技術の進化により、かつては「使い物にならない」と評価されることも多かった音声入力が、医療現場での実用段階に達しつつあります。
1. 音声入力の実用化が進む電子カルテ現場
キーボード入力の煩わしさを解消する手段として、音声認識を用いたカルテ入力が実用段階に入っています。患者との対話の合間にも自然な形でカルテ記載が行えるため、診察の流れを妨げずに記録が完成する点が最大のメリットと言えます。日本語医療用語に対応した音声認識精度も向上しており、一部の電子カルテベンダーはシステムに音声入力機能を標準搭載しはじめています。導入にあたっては、診察室の静粛な環境の確保や、誤認識が生じた際の修正フロー整備も合わせて検討する必要があります。また、マイクの位置や種類によって認識精度が大きく変わるため、機材選定にも注意が必要です。
2. AI支援機能の現在地
AIを活用した電子カルテ支援機能は、大きく以下の3つの方向性で発展しています。
- ●入力支援AI
- 医師の発言や入力途中の文章から次の記載内容を予測・補完するAI機能。記録にかかる時間を短縮しながら、記載漏れの防止にも役立ちます。
- ●診断支援AI
- 入力された症状・検査値・画像データをもとに、鑑別診断の候補を提示したり、見落としリスクのある疾患を警告したりする機能。特にプライマリ・ケアの現場での活用が進んでいます。
- ●データ分析・アウトカム予測AI
- 蓄積された診療データを解析し、患者の状態悪化リスクや再入院リスクを予測する機能。病院の質改善(QI)活動や在宅医療の計画立案にも活用されはじめています。
AI機能の導入にあたっては、医師法・個人情報保護法・厚生労働省「医療情報システムの安全管理に関するガイドライン」(令和5年5月 第6.0版)への適合を必ず確認することが求められます。AI支援機能はあくまで補助ツールであり、最終的な医療判断は医師が行うという原則を徹底することが重要です。
工夫⑤ 運用ルールの明文化とPDCAサイクルの確立
電子カルテの運用最適化において、最も継続的な効果を生み出すのが運用ルールの明文化とPDCAサイクルの確立です。テンプレートや研修といったハード面の整備に加え、「誰が・何を・いつ・どのように記録するか」というソフト面のルール整備が、電子カルテ運用の質を決定的に左右します。
1. 運用ルールはなぜ必要か
電子カルテを複数のスタッフが使う以上、記載の粒度・タイミング・方法にばらつきが生じるのは避けられません。「誰がどのタイミングで何を記録するのか」「修正・訂正の手順はどうするのか」「退院サマリーはいつまでに作成するのか」といったルールが明文化されていないと、カルテの質が担当者によって乱れ、医療の継続性や安全性にも影響を及ぼしかねません。
特に診療録は医師法第24条第1項によって「医師は、診療をしたときは、遅滞なく診療に関する事項を診療録に記載しなければならない」と義務付けられています。電子カルテの運用ルールは、この法的要件への対応という観点からも不可欠なものです。
2. 明文化すべき主な運用ルール
- ●カルテ記載のタイミング(診察中・診察直後・当日中など)
- ●各職種の記録範囲と権限
- ●テンプレートの追加・変更申請フロー
- ●エラー・入力ミス発生時の報告・訂正手順
- ●退院サマリー・紹介状の作成期限
- ●定期的なデータバックアップ・メンテナンスのスケジュール
3. PDCAで運用を継続的に改善する
運用ルールを作って終わりではなく、現場からのフィードバックをもとに定期的に見直すサイクルを回すことが重要です。
- ●Plan:現状の課題を洗い出し、改善目標を設定します。
- ●Do:テンプレートの改訂、研修の実施、システム設定の変更など具体的な改善策を実行します。
- ●Check:改善後の業務時間・エラー発生率・スタッフ満足度などの指標を測定します。
- ●Act:効果が出た施策は標準化し、効果が薄い施策は見直して次のサイクルへ
このPDCAを年2回程度、定期的に実施する仕組みを院内に持つことで、電子カルテの運用は継続的に進化し続けることができます。「運用改善委員会」のような常設の場を設け、多職種が参加して議論する文化を醸成することが理想的です。
電子カルテ最適化を支援する外部リソースの活用も視野に
院内のリソースだけで運用最適化を進めるのが難しい場合は、外部の専門家や支援サービスを活用することも選択肢のひとつです。
電子カルテベンダーのサポートサービスはもちろん、医療情報技師(HIT:Healthcare Information Technologist)や医療DXコンサルタントへの相談、地域の医師会・病院団体が主催するICT活用勉強会への参加なども有効です。厚生労働省や日本医療情報学会(JAMI:Japan Association for Medical Informatics)が発行するガイドライン類も、標準的な運用ルールを策定する際の参考になります。
また、同規模・同診療科の医療機関の導入事例を調べることも有益です。学会発表や医療IT系の専門誌・Webメディアには、実際の運用改善事例が豊富に掲載されており、自院への応用を検討しやすいです。
まとめ
電子カルテの導入は、あくまで出発点にすぎません。業務効率の真の改善は、その後の「運用最適化」によってもたらされます。
本記事で紹介した5つの工夫をあらためて整理すると以下のとおりとなります。
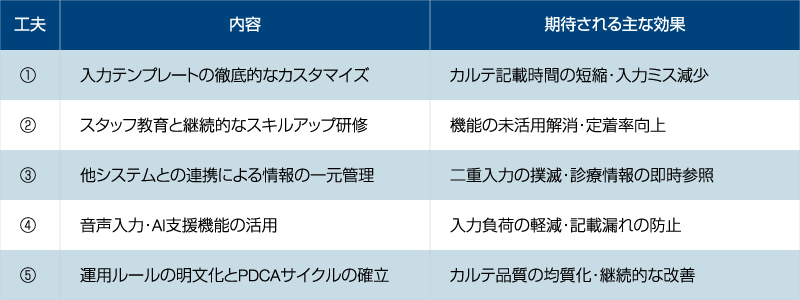
電子カルテは、正しく運用最適化することで、診療の質向上・スタッフの働き方改革・経営効率化を同時に実現できる強力なツールとなります。重要なのは「一度整備して終わり」ではなく、現場の変化に合わせて継続的に改善し続ける姿勢です。今一度、自院の運用を見つめ直し、できるところから改善を始めてください。














