腸内細菌による食後血糖調節メカニズムを解明 糖尿病での免疫細胞の機能改善や腸内細菌の正常化が新たな治療法になる可能性
2020.10.07
東京大学医学部附属病院は、免疫担当細胞が食後に腸内細菌由来のLPSとインスリンに反応し、インターロイキン10(IL-10)を産生することで、食後高血糖を防いでいることを発見したと発表した。
食事によって腸内細菌が大きく変化し、その刺激で免疫担当細胞が糖新生を抑制する物質を産生して、正常な食後血糖を維持していることを世界に先駆けて明らかにした。
食事によって腸内細菌が大きく変化し、その刺激で免疫担当細胞が糖新生を抑制する物質を産生して、正常な食後血糖を維持していることを世界に先駆けて明らかにした。

摂食後のLPSの一過性の増加に着目
研究は、東大病院糖尿病・代謝内科の戸田郷太郎病院診療医、山内敏正教授、糖尿病・生活習慣病予防講座の門脇孝特任教授(研究当時、現・虎ノ門病院院長)、国立国際医療研究センター研究所の植木浩二郎糖尿病研究センター長らの研究グループによるもの。研究成果は、「Molecular Cell」オンライン版に掲載された。 肥満が引き起こす脂肪組織での慢性炎症は糖尿病の重要な病態であるインスリン抵抗性を促進する。炎症は免疫反応の1つだが、最近では短期的な免疫反応が生体の恒常性維持に関与している可能性も示唆されている。 また、細菌の菌体成分であるLPS(Lipopolysaccharide)は、肥満したマウスで慢性的に増加しており、免疫担当細胞で炎症と関連する遺伝子を含む多数の遺伝子発現を増強することから、肥満を増悪させる因子と考えられてきた。 種々の外的刺激に対する一過性の免疫反応が生体の恒常性維持で重要であり、実際に、健康なヒトやマウスでは食事を摂取することによって、一過性にLPSの血中濃度が上昇することが知られている。 研究グループは、摂食後におけるLPSの一過性の血中濃度増加、すなわち免疫反応の活性化が、正常な状態で果たす役割を明らかにするために研究を行った。LPS+インスリンでマクロファージがIL-10を産生 食後の糖代謝を調節
その結果、通常食を摂取した非肥満マウスでは、LPSを産生する腸内細菌が小腸内で一過性に増加していた。一方、門脈内では、LPSに反応して免疫担当細胞が産生する因子のうち、炎症を抑制すると考えられているIL-10の濃度が上昇していた。 培養した肝細胞で、食後に門脈内で認められる生理的濃度のインスリン単独では肝糖新生遺伝子が抑制されないが、IL-10との共刺激、またはインスリンとLPSで刺激した骨髄由来マクロファージの培養上清の添加では抑制された。 その一方で、IL-10ノックアウトマウス由来のマクロファージの培養上清では糖新生遺伝子発現の抑制はみられず、培養した肝細胞の糖新生遺伝子抑制はIL-10とインスリンに依存すると考えられた。 また、マウスにIL-10受容体の一部であるIL-10rbに対するshRNAをコードしたアデノウイルスを感染させ、肝臓でのIL-10rbの遺伝子発現を抑制すると、摂食による糖新生遺伝子発現の抑制が障害されたことから、IL-10のシグナルが肝臓での食後糖代謝調節に重要と考えられた。マクロファージのAkt-mTORシグナルが食後血糖調節に重要
さらに、免疫担当細胞でのIL-10発現機構を明らかにするために検討を進めると、IL-10はLPSとインスリンの共刺激により、マクロファージで短時間かつ強力に誘導された。 この反応はLPSの受容体であるToll-like receptor(TLR)-4の機能が低下したC3H/HeJマウスや、インスリン受容体をノックアウトしたマクロファージで低下していた。 また、マクロファージでのIL-10発現はインスリン受容体下流でPI3キナーゼ(PI3K)の阻害薬により低下したことから、PI3K-Akt経路の代謝調節での役割を検討するため、骨髄系細胞特異的Akt1/Akt2欠損マウスを用いた。このマウスのマクロファージでは、インスリン、LPSによるIL-10発現は減弱し、食後の糖新生遺伝子発現抑制が障害された。 Aktにより抑制され、mTOR(mammalian target of rapamycin)を抑制するTSC(tuberous sclerosis complex)2がAkt1/Akt2と同時に骨髄系細胞特異的に欠損したマウスではマクロファージのmTORが活性化され、コントロールと同等の摂食反応がみられたことから、マクロファージのAkt-mTORシグナルが食後血糖調節に重要と考えられた。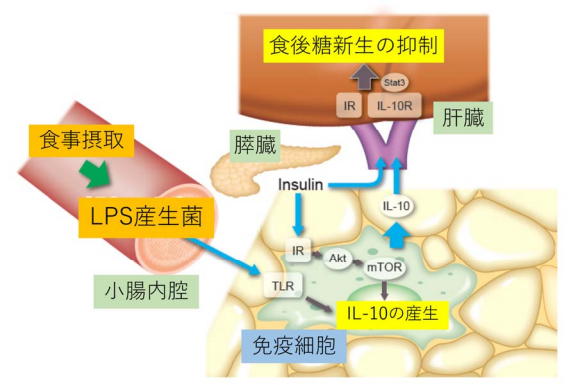
出典:東京大学医学部附属病院、2020年
マクロファージがLPSとインスリンに反応して肝糖新生を抑制
高脂肪食を摂取し肥満したマウスでは、内臓脂肪組織マクロファージのインスリン刺激によるAktリン酸化、また、IL-10陽性率が低下しており、食後の糖新生遺伝子発現は抑制されなかったが、アデノウイルスを用いてIL-10を強制発現すると食後血糖は低下し、肝糖新生遺伝子発現は抑制された。 さらに、免疫担当細胞由来のIL-10作用を検討するためIL-10ノックアウトマウスから野生型マウスへの骨髄移植実験を行った。このマウスは体重が減少して全身のインスリン感受性が亢進しているにもかかわらず、ピルビン酸負荷試験での食後の糖新生は同等であり、食後の免疫担当細胞由来のIL-10が糖新生を抑制することを支持する結果となった。 これらの結果から、マクロファージが食後腸管由来のLPSとインスリンに反応してAkt-mTOR依存的にIL-10を発現し、インスリンと協働して肝糖新生を抑制する経路が生理的な状態での食後糖代謝調節に重要と考えられた。 今回の研究により、免疫担当細胞の体外因子に対する反応性を維持することが、肥満・糖尿病の新たな治療目標になりうることが明らかになった。「肥満や糖尿病状態での免疫担当細胞の機能不全を改善する方法や、腸内細菌の正常化が、肥満・糖尿病の新たな治療法になりうると考えられます」と、研究グループは述べている。 東京大学医学部附属病院 糖尿病・代謝内科国立国際医療研究センター研究所
Insulin and lipopolysaccharide mediated signaling in adipose tissue macrophages regulates postprandial glycemia through Akt-mTOR activation(Molecular Cell 2020年5月27日)
[Terahata / 日本医療・健康情報研究所]