【新型コロナ】血栓症がCOVID-19の重症度や死亡率の要因 血小板で新型コロナの重症化リスクを予測
COVID-19患者の9割で過剰な数の循環血小板凝集塊を確認
新型コロナウイルス感染症(COVID-19)は、全身の血管に多様な血栓症(脳梗塞、心筋梗塞、深部静脈血栓症、肺血栓塞栓症など)が同時多発的に発症することが特徴。また、COVID-19での重症化リスク因子である高齢、基礎疾患(糖尿病、高血圧、悪性腫瘍、脳心血管疾患、肥満など)、喫煙は血栓症のリスク因子と合致している。
実際に、COVID-19で死亡した患者の剖検報告では、肺、心臓、その他の臓器の末梢毛細血管や細動静脈内に存在する広範な微小血栓を特徴とする微小血管血栓症が認められており、多臓器不全との関連が示唆されている。最近では、COVID-19感染後の後遺症に微小血栓が関連すると報告されている。
COVID-19治療では、ヘパリンを用いた抗凝固療法が予後の改善につながるという多くの報告を受け、国内外の医療機関から、明確な血栓性合併症の症状がなくても、すべてのCOVID-19入院患者に血栓予防(主にヘパリン治療)を行うことを推奨する臨床診療ガイドラインが発表され、その有効性が理解されている。
COVID-19で、血栓症(とくに微小血管血栓症)がCOVID-19の重症度や死亡率の重要な要因のひとつであることは理解されているものの、その詳細はよく分かっていない。
そこで研究グループは、東大病院に入院したCOVID-19患者(110名)から採取した血液内の循環血小板凝集塊を、マイクロ流体チップ上で高速流体イメージングにより大規模撮影し、取得した循環血小板凝集塊の画像ビッグデータを解析した。
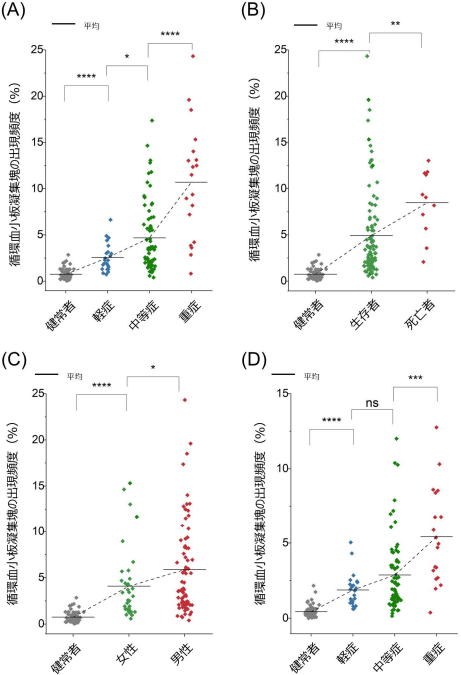
その結果、驚くべきことに、全患者の約9割で、過剰な数の循環血小板凝集塊が存在することを世界ではじめて発見した。また、循環血小板凝集塊の出現頻度とCOVID-19患者の重症度、死亡率、呼吸状態、血管内皮機能障害の程度に強い相関があることを明らかにした。
研究は、東京大学大学院理学系研究科の合田圭介教授、東京大学大学院医学系研究科の矢冨裕教授、米国バージニア大学Gustavo Rohde教授が率いる共同研究グループによるもの。研究成果は、「Nature Communications」にオンライン公開された。
循環血小板凝集塊とCOVID-19患者の重症度および死亡率に強い相関が
研究グループは、東大病院に入院したCOVID-19患者(軽症23名、中等症68名、重症19名;うち男性73名、女性37名;うち生存99名、死亡11名;合計110名)から採取した血液中の血小板凝集塊を調べた(軽症:酸素投与を必要としないレベル。中等症:酸素投与を必要とするレベル。重症:人工呼吸管理または人工肺ECMOの使用を必要とするレベル)。
具体的には、週に3~5回の頻度で各患者の血液サンプルを処理後にマイクロ流体チップ上で流し、2020年10月に東大病院検査部に設置した特殊な高速流体イメージング技術で血液サンプルごとに多数(2万5,000枚)の血小板および血小板凝集塊(血小板のみの凝集塊、白血球を含んだ血小板の凝集塊)の画像を短時間に得ることで、循環血小板凝集塊の画像ビッグデータを取得し、さまざまな統計解析を行った。
その結果、健常者に比べ、全COVID-19患者の87.3%に過剰な数の循環血小板凝集塊が存在していることを世界ではじめて発見した。このなかには、主に静脈血栓塞栓症などの血栓症のスクリーニング検査で広く用いられているDダイマー検査の値が、東大病院の基準値である1µg/mL以下の患者も多数含まれていた。
また、循環血小板凝集塊の出現頻度とCOVID-19患者の重症度および死亡率に強い相関があることも発見した。さらに、性差の影響についても調べた結果、統計的有意性はあまり高くないものの、男性患者の方が女性患者よりも血小板凝集塊の出現頻度が高いことが示された。これは、男性患者の方が女性患者よりも集中治療室への入室や死亡の傾向が強いという以前からの報告と一致している。
画像解析を行うことで、血小板凝集塊の構造を調べ、循環血小板凝集塊中の白血球の存在が、COVID-19の重症度および死亡率と関連していることも示されたた。これはCOVID-19での白血球機能の亢進、白血球の血栓症への関与に関する過去の報告とも一致している。
次に、循環血小板凝集塊の出現頻度と臨床検査データの比較を行った結果、白血球数(WBC)、Dダイマー値、凝固第VIII因子活性値(FVIII)、von Willebrand因子活性値(VWF:RCo)、トロンボモジュリン値(TM)、呼吸状態の重症度(respiratory severity)は、循環血小板凝集塊の出現頻度と強い相関関係にあることが判明した。
つまり、循環血小板凝集塊が、Dダイマー値の高さに表れる全身の血栓形成、FVIII、VWF:RCo、TM値の高さに表れる血管内皮障害とも関連していることが示された。これらの関連性は、COVID-19患者の肺での重度の血管内皮障害と肺胞毛細血管での広範な微小血栓に関する以前の報告と一致している。
さらには、新型コロナウイルス(SARS-CoV-2)が、血管内皮の損傷に続いて血管の炎症を引き起こし、微小血栓を形成するとともに、血小板を直接的に活性化しうるという報告とも一致していると考えられる。
(B)循環血小板凝集塊の出現頻度と死亡率の関係性
(C)循環血小板凝集塊の出現頻度と性差の関係性
(D)白血球を含む循環血小板凝集塊の出現頻度と重症度の関係性
循環血小板凝集塊を調べることがCOVID-19の診断・治療の有効なアプローチに
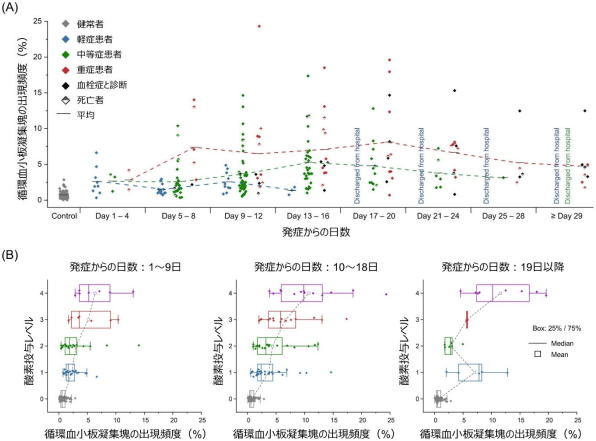
研究グループは、COVID-19患者の循環血小板凝集塊の出現頻度を経時的にモニタリングすることで、COVID-19患者の病態を調べた。その結果、予後に関して興味深い知見が得られた。
具体的には、軽症患者群の循環血小板凝集塊の出現頻度は、発症後9~12日目にピークを迎え、その後1週間かけて徐々に低下し、16日目には軽症患者全員が退院した。
同様に、中等症患者群の循環血小板凝集塊の出現頻度は、発症後13~16日目にピークを迎え、その後2週間かけて徐々に減少し、28日目には中等症患者全員が退院した。
一方、重症患者群の循環血小板凝集塊の出現頻度は、発症後1週間でピークに達した後、3週間にわたってプラトー状態を示し、その後、死亡または慢性期病院への転院となった。
ここで重要なことは、どの患者群も発症後3~4日は循環血小板凝集塊の出現頻度が中程度だが、次の3~4日でそれが異なり始め、患者群ごとに異なる予後パターンを経る一方で、退院のタイミングはすべての予後パターンで循環血小板凝集塊の出現頻度が低下するという点で一致していることだとしている。
また、血栓症を発症した患者は、軽症・中等症の患者や一部の重症患者よりも長く入院することが判明した。さらに、最初の2つの期間(発症1~9日目、発症10~18日目)の呼吸状態と循環血小板凝集塊の出現頻度との間に強い相関関係があることから、循環血小板凝集塊がCOVID-19患者の呼吸状態を示す良い指標であることが分かった。
最後の期間(COVID-19発症後19日目以降)の循環血小板凝集塊の出現頻度の双峰分布は、レベル2および3(酸素投与が必要)の患者がレベル1(酸素投与なし)に下がって退院した(回復に至った)か、レベル4(人工呼吸器やECMOが必要)の患者が呼吸器管理を必要としたまま(入院生活を長期に続けた)のいずれかであったことを示している。
(B)循環血小板凝集塊の出現頻度と酸素投与レベルとの関係性
血栓症と診断されなかったCOVID-19患者も微小血栓を形成?
「本研究で得られた知見は、死後の病理解剖でしか確認できない微小血栓形成の潜在的なリスクを評価するうえで、循環血小板凝集塊の出現頻度と分布を測定することが、COVID-19の診断および治療の有効なアプローチになり得ることを示唆しています」と、研究グループでは述べている。
実際に、COVID-19による肺炎で死亡した患者の主な死因は、微小血栓による重度の毛細血管のうっ血を伴うびまん性肺胞損傷による呼吸不全であったことを示す剖検報告が多数存在している。
循環血小板凝集塊の出現頻度と酸素投与の重症度、さらには経皮的酸素飽和度(SpO2)値との間にも強い相関関係があることから、この手法が広範囲の微小血栓形成の前駆体を検出できることが示唆された。
また、研究結果から、血栓症と診断されなかったCOVID-19患者が、CTやMRIなどの医用画像診断装置では小さすぎて検出できなかった微小血栓を形成していた可能性があるという。
「今後、循環血小板凝集塊の出現頻度と微小血管血栓症との関連性を直接検証するには、さらなる研究が必要です。東京大学とCYBOは、本年2月に共同研究契約を締結しており、今回の研究成果の実用化などを目指しています」としている。
東京大学大学院理学系研究科
東京大学大学院医学系研究科・医学部
Massive image-based single-cell profiling reveals high levels of circulating platelet aggregates in patients with COVID-19(Nature Communications 2021年12月9日)