個別化した糖尿病の食事指導の優位性をはじめて実証 食事調査にもとづき個別化 2型糖尿病の食事療法を革新
食事調査にもとづき個別化した栄養指導の優位性を実証
東京大学などは、日本人2型糖尿病患者を対象に、「簡易型自記式食事歴法質問票(BDHQ)」による調査にもとづき個別化した食事指導を行い、従来臨床現場で行われている食事指導に比べて、血糖改善効果の優位性が示されたことを明らかにした。
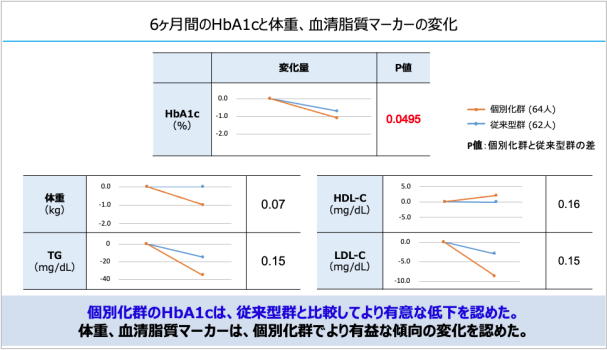
個別化指導群では、HbA1cが従来型指導群よりも有意に低下し、体重・中性脂肪・LDLコレステロールの減少傾向、およびHDLコレステロールの上昇傾向もみられた。
研究グループは2型糖尿病患者136人を対象に、BDHQを用いた食事調査を行い、個人の食事摂取状況に応じて個別化した食事指導を提供する群(個別化指導群)と、従来現場で行われている、病院献立例の写真と食品交換表を用いた食事指導を提供する群(従来型指導群)にランダムに割り付け、6ヵ月間で3回、栄養士による個人食事指導を提供した。
「個別化して食事指導を提供するこの手法は、今後の糖尿病診療に大きく貢献する可能性があります」と、研究者は述べている。
研究は、東京大学大学院医学系研究科の佐々木敏教授、大村有加客員研究員が、東京慈恵会医科大学糖尿病・代謝・内分泌内科の西村理明教授らとともに実施したもの。研究成果は、「Nutrition, Metabolism & Cardiovascular Diseases」に掲載された。
日本人の習慣的な食事を簡便に調査できるツールを開発
「簡易型自記式食事歴法質問票(BDHQ)」は、日本に住む成人の習慣的な食事を簡便に調査できるツール。58項目の「食物摂取頻度調査法(FFQ)」と、15項目の「食事歴法」という食事調査方法で構成されており、対象者は平均10~15分で回答できる。
FFQは、ある一定期間内の食事について、面接または自記式質問票形式で、目的とする食品の摂取頻度を尋ねる方法。長期間の習慣的な食事を大まかに調査して、平均的な1日あたりの食事摂取量として栄養価を算出できる。また、食事歴法は、FFQの定量的評価に加え、食行動や調理法・調味法を定性的に尋ねる方法だ。
食事調査の結果は、コンピュータ処理により対象者へのフィードバックシートとして出力し、紙面に印刷することができる。
BDHQのもととなったオリジナル版のフィードバックシートは、脂質異常症に対する職場での栄養指導や、地域人口に対する減塩の栄養指導の介入研究で用いられており、すでにその有効性が示されている。しかし、糖尿病に向けたフィードバックシートはこれまでなかった。
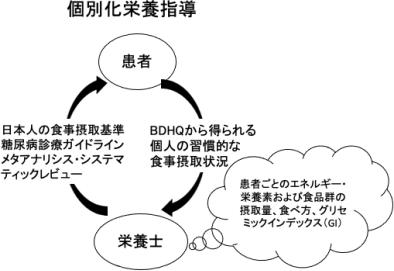
そこで研究グループは、日本人2型糖尿病患者に栄養指導を提供するためのBDHQのフィードバックシート(糖尿病向けフィードバックシート)を、BDHQのプログラム構造にのせて作成した。
「日本人の食事摂取基準(2015年版)」、および「糖尿病診療ガイドライン2019」を主軸に、糖尿病の発症や合併症のリスクに関連のあるメタアナリシスやシステマティックレビューを参照して、栄養指導項目を抽出して、目標値をまとめた。
そして、BDHQによる食事調査の結果にもとづき個別化した栄養指導が、従来の栄養指導と比べて優れているかどうかを、比較検討する研究を行った。
個別化した栄養指導が従来型の栄養指導よりも優れていることを実証
研究グループは、診断されてから10年以内の2型糖尿病患者を対象に、個人栄養指導を2種類の方法(個別化栄養指導と従来型栄養指導)で提供する、並行2群間ランダム化割付比較試験を行った。
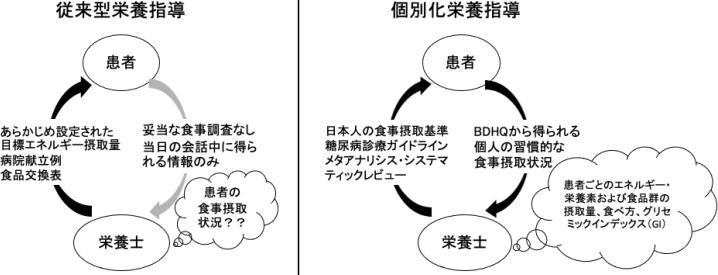
個別化指導群には、BDHQによる食事調査の結果を反映した糖尿病向けフィードバックシートを用いて、個別化した栄養指導を提供した。具体的には、▼食品群、▼栄養素、▼グリセミックインデックス(GI)、▼食べ方に対する個人の食事摂取状況――に応じた指導を行い、エネルギー摂取量の指導は肥満者にのみに提供した。
従来型指導群には、主治医があらかじめ選択した、1日に1,600kcal・1,840kcal・2,000kcalのうち、ひとつの目標エネルギー摂取量に対応する病院献立例の写真と、食品交換表を用いて、「目標エネルギー摂取量で、6つの食品群をバランス良く食べる」ことを目指す指導を行った。
具体的な指導内容は、担当した栄養士の采配にゆだねられた。実施後に後ろ向きに調査した結果、前日の食事内容や一般的な1日の食事をおおまかに尋ねた事例は散見されたが、妥当性のある食事調査を行われた事例はなく、その結果、「毎食必ず野菜を食べましょう」、「手の届くところにお菓子を置かない」といった、目標が明確でない指導が行われたという。
食事指導の個別化の優位性を確認 HbA1cや脂質がより改善
その結果、6ヵ月間の介入後、HbA1cの変化は個別化指導群において−1.1%と、従来型指導群の−0.7%に比べて、有意な低下が示された。さらに、体重と中性脂肪、LDLコレステロールも減少傾向が示され、HDLコレステロールは増加傾向が示された。
「今回の研究は、個別化栄養指導と従来の栄養指導の効果を、完全に平等な条件下で比較することに世界ではじめて成功し、個別化栄養指導の方が優れていることを示したものです」と、研究者は述べている。
「今回開発され有効性が検証された、"BDHQとそのフィードバックシートを用いた糖尿病患者向け個別化栄養指導"は、現在、日本で行われている栄養指導を国際ガイドラインに則した方法に近づけるとともに、日本ならびに諸外国での糖尿病栄養指導を抜本的に変えるもので、2型糖尿病に苦しむ人々の予後ならびにQOLの改善に大きく貢献することが期待されます」としている。
糖尿病患者に対する食事指導の個別化は困難? どうすれば実践できるか
世界各国の糖尿病診療ガイドラインでは、糖尿病に向けた食事指導は患者に応じて「個別化」した目標を設定すべきだと推奨されてきたが、その具体的な方法は明らかにされていない。
一方、糖尿病に対する食事指導の国際ガイドラインでは、「1人ひとりの患者の栄養摂取状況を把握(=食事調査)した上で、栄養指導計画を立てるべきだ」と推奨されており、これは具体的な「個別化」のメソッドと言える。
ところが、臨床現場では糖尿病患者1人ひとりに食事調査をせずに、栄養指導を行うことが多いのが実情だ。その背景には、指導者が「食事調査が不可欠であること」を広く認識していないことに加えて、対象者全例に食事調査を行うことが時間やシステムの都合上、難しいことがある。
食事調査を行なったうえで個別化した食事指導を行った先行研究として、ニュージーランドで行われたランダム化比較試験(研究1)と、マレーシアで行われた単群研究(研究2)がある。
2研究とも、2型糖尿病患者を対象に「食事記録法」を用いて食事調査を行い、個人の食事摂取状況に応じて個別化した食事指導を提供し、HbA1cの低下効果が示された。
食事記録法は、対象者に、調査日に摂取した食事の献立と材料、材料の重量を、調理前あるいは摂取前にすべて記録してもらう方法。短期間の食事を実際に食べたものとして精密に算出できる反面、習慣的な食事摂取量を推定するのは難しい。
この方法の限界として、調査者にも対象者にも手間と負担がかかる食事調査方法であるために、臨床現場で多くの症例に実践するのが困難であることと、日間変動の影響を受けるために、糖尿病の血糖管理に影響を与える習慣的な食事摂取状況を把握するのが難しいという2点が挙げられる。
さらに、研究1で設定された対照群は食事指導を受けておらず、研究2は対照群のない単群研究であったため、「食事調査にもとづいて個別化した食事指導が、食事調査にもとづかない食事指導よりも優れているか」については明らかにされていなかった。
佐々木敏氏らの研究は、個別化栄養指導と従来の栄養指導のそれぞれの効果を、完全に平等な条件下で比較することに世界ではじめて成功し、個別化栄養指導の方が優れていることを実証したものだとしている。
東京大学大学院医学系研究科公共健康医学専攻
Effects of individualized dietary advice compared with conventional dietary advice for adults with type 2 diabetes: A randomized controlled trial (Nutrition, Metabolism & Cardiovascular Diseases 2021年11月25日)