救急・集中治療領域におけるバイオマーカーの有用性と今後の展望
第47回 日本集中治療医学会 学術集会 教育セミナー(ランチョン)34 Web公開より
迅速な判断と病態把握が求められる救急・集中治療領域において、生理的・病理的異常を動的に反映するバイオマーカーに対する期待は大きい。理想的なバイオマーカーに求められるのは、感度・特異度・低侵襲性・治療反応性、そしてアクセシビリティに優れていることである。2011年に保険収載されたバイオマーカー「尿中L-FABP」は、腎機能障害の早期診断や虚血再灌流障害の病態把握に有用とされ、患者尿で測定できることからアクセシビリティも高い。本セミナーでは救急・集中治療領域におけるバイオマーカー、特に尿中L-FABPの有用性および展望について、近年問題となっている熱中症を中心に、日本医科大学大学院 医学研究科 救急医学分野 教授の横堀將司先生に講演いただいた。

横堀 將司 先生
(日本医科大学大学院 医学研究科
救急医学分野 教授、
日本医科大学付属病院
高度救命救急センター 部長)
理想的なバイオマーカー 5つの条件
理想的なバイオマーカーとは何か。われわれはシステマティックレビューを行い、次のような条件を導き出した1)。すなわち、①感度が高い(標的臓器に豊富に存在し、容易に検出できる)、②特異度が高い(標的臓器に特異的に存在し、臓器障害を明確に反映する)、③侵襲性が低い(安全に複数回測定できる)、④反応性が高い(治療介入や病勢の変化により、濃度が鋭敏に変化する)、⑤アクセシビリティが高い(迅速かつ容易に測定できる)、という5つである(図1)。救急医学領域においては外傷性脳傷害のバイオマーカーが比較的早くから開発が行われ、神経細胞ではNSEやUCH-L1、グリア細胞ではS100β、GFAPなどが開発されてきた。一方、従来からあるNSEやS100βは、神経細胞に豊富に存在するが、赤血球や血小板、脂肪細胞などにも含まれる。そのため組織の挫滅や溶血を伴うような病態には不向きとされ、外傷には向いていないと考えられる。脳のバイオマーカーに関する近年の傾向として、例えばUCH-L1やGFAPは最近FDA(米国食品医薬品局)の認可を受け、欧米では脳震盪のPOCT(Point of Care Testing)マーカーとしてフィールドで用いられるようになっている。またわれわれが経験した心肺停止で救急搬送され集中治療により心拍再開した77歳の男性患者症例において、NSE、S100β、IL-6などを測定したところ、心拍再開前のバイオマーカーはいずれもカットオフ値に対し有意に低値であることが示され、心拍再開あるいは転帰の予測に有用であると考えられた。さらにこのバイオマーカーのうちIL-6は測定装置を用いて、十数分で判定可能である。前出の患者症例においては72時間低体温治療時点におけるIL-6値は設定カットオフ値より低く、良好な転帰が予測され、実際に患者は心拍再開後4週間で脳機能カテゴリー2まで回復していた。このように近年求められるバイオマーカーの条件として、高い感度や特異度はもちろんだが、安全かつ迅速に、高いアクセシビリティをもって測定できることが重要だと考える。
バイオマーカーの技術が発達する以前は、組織診や細胞診が頻用されていた。しかしこれらは、手術など侵襲的な処置をしなければ診断をつけることができない。一方、髄液や血液、尿や唾液などは比較的容易に採取可能である。なかでも尿や唾液は、より簡単かつ安全に採取できる。われわれはこれまで脳組織に半透膜プローブを刺入して脳間質液を採取するMicrodialysis法について、時間分解能が高くかつ経時的に脳代謝を測定しうること、またその測定結果が転帰の良好や不良を如実に反映することを報告しているが、一方で脳にプローブを刺入するため侵襲度は高くなる。このような侵襲的な検査方法に対し、今回お話する腎機能障害のバイオマーカーであるL-FABPは、尿を採取し濾紙に滴下して定量的評価を行い、15分で判定が可能である。すなわちPOCTマーカーとして、フィールドで非侵襲的に患者の病態を把握することができる。また病院内検査室などにおいては、ラテックス凝集比濁法を測定原理とした各種生化学自動分析装置での測定も可能である。

L-FABPはショックや脱水、熱中症の病態を反映しうる
心肺脳蘇生の技術革新により、近年様々な補助循環用デバイスが用いられるようになってきた。さらにこうしたデバイスは病院搬送前から使われ、より積極的に治療介入するためにはより早い予後診断が必要となる。われわれは心停止後患者の心拍再開について、複数のバイオマーカー(NSE、S100β、pNF-H、IL-6)と瞳孔径を用いて検討し、NSEが最もオッズ比が高く、有意に患者の生死を予測しうることを報告した2)。さらに心停止後症候群(PCAS)のバイオマーカーとしては、脳損傷に伴うもの、脳以外の臓器損傷に伴うもの、全身性虚血再灌流に伴うものが種々報告され、その中ではHMGB1やヒートショックプロテインなども使われている。ただし、これらのバイオマーカーのほとんどが、採血によるbiofluidの採取である。
近年、集中治療の分野ではPOCTとしての非侵襲的に繰り返し採取可能な尿中バイオマーカーの有用性が研究されている。国内54病院における1年間にわたる多施設研究では、集中治療を要する症例の5.7%(29,269例中1,738 例)が急性腎障害を発症しており、うち1,260例で腎代替療法が必要となっており、また急性腎障害発症例の院内死亡率は60.3%と非常に高かった。多臓器障害の端緒となることからも、集中治療患者における急性腎障害の早期発見がいかに重要であるかがわかる3)。
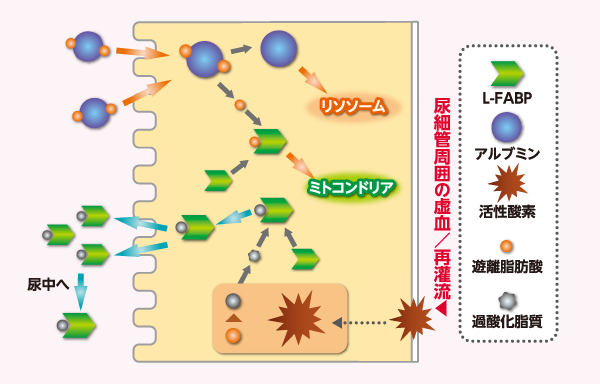
腎障害の尿中バイオマーカーとしては特にL-FABPが注目されている。尿中L-FABPは腎臓の近位尿細管細胞質に局在する蛋白質で、腎障害が進行する以前の、尿細管周囲の虚血・酸化ストレスによって尿中に排出される(図2)。すなわち、尿細管周囲の虚血再灌流障害が起こると、酸化ストレスが亢進して活性酸素が産生され、遊離脂肪酸を過酸化脂質に換える。L-FABPは過酸化脂質と結合して尿中に排泄され、腎保護的に働く、あるいは虚血再灌流のストレスを反映するとされる。生体腎移植直後の尿細管周囲血流と尿中のL-FABPを測定し、両者を比較した研究では、有意に正の相関をとることが報告されている4)。また、わが国の「AKI(急性腎障害)診療ガイドライン2016」5)においても、暫定的ではあるが、AKIの早期診断マーカーとしてL-FABPの有用性が強調されている。L-FABPは尿細管機能障害や虚血再灌流を如実に反映することから、腎不全になる前の早期診断はもちろんのこと、さらに将来的には虚血再灌流障害全般にも使っていけるのではないかと考えられる。また、虚血・酸化ストレスは尿中L-FABPを増加させる要因の1つといわれていることから、腎不全だけでなくショックや脱水、熱中症の患者などにおいても、その病態を反映しうるのではないかと考えている。
熱中症におけるL-FABPの有用性
患者救命のポイントは「いかに早く診断し、暑熱環境から救うか」
近年の地球温暖化に伴って、熱中症が大きな問題となっている。厚生労働省のプレスリリース6)によれば、2000年代前半200〜300人だった熱中症による死亡は、2015年には900人を超え、2018年には1,518人(参考値)まで増えている。そしてその7〜8割が、高齢者の非労作性の熱中症である。わが国の「熱中症診療ガイドライン2015」7)において、高体温の時間が長くなると予後が不良になることが記載されている。熱中症による後遺症を起こした群と起こさなかった群を比較すると、深部体温が38℃台になるまでの冷却時間は後遺症群の方が長く、正常な体温まで下げるのに時間がかかると後遺症を残す可能性が高くなることが示された。熱中症はすぐ冷やすこと、暑熱環境から救うことが重要で、そのためには早期の気づきが必要である。
熱中症の病態生理には、①暑熱環境にあって急性に身体のサイトカインあるいは活性酸素が出ることにより、ショックを惹起する、②間接的に内臓血流を低下させバクテリアルトランスロケーションを起こすことにより、敗血症様の病態やショックを惹起する、という2つの大きな経路がある。患者を救命するためには、このような病態生理に着目していかに早く診断し、いかに早く暑熱環境から救うかが重要となる。
なお熱中症の重症度分類において、Ⅱ度は医療機関の受診が必要なレベル、Ⅲ度は入院加療が必要なレベルと規定されている。Ⅲ度熱中症に対しては、血管内に冷却カテーテル(IVTM)を留置して血液を迅速に冷却することにより、患者転帰が改善するといわれている。われわれの研究でも、血管内冷却を行った方が24時間後の生理学的スコア(SOFA)は有意に低下していた8)。IVTMによる血管内冷却は、熱中症による急性重症脳障害に伴う発熱患者を対象に、2014年から保険収載されている。このⅢ度熱中症は中枢神経障害・肝機能障害・腎機能障害・血液凝固異常のいずれかに該当するものとされるが、具体的にどれぐらいのレベルのデータであればⅢ度といえるのか、明確にはわかっていない。
採尿だけで測定でき、早期診断・転帰予測がフィールドから可能に
熱中症に対しては、いかに迅速に診断し治療を施すかが患者の救命に関わってくる。早期診断と的確な重症度評価が必要で、その点、安全かつ頻回に測定できアクセシビリティも高い尿中L-FABPは、熱中症の診断にも有用ではないか、また虚血再灌流や脱水の評価にも有用ではないかとわれわれは考えている。
われわれは最近、国内10施設による多施設前向き観察研究J-HEAT Studyを開始した。目的は「熱中症患者における尿中・血中バイオマーカー測定による病態把握」で、尿中L-FABP、HMGB1、Histoneを測定し、これらが熱中症患者でどのように変化したか、現在解析を行っているところである。まずはJ-HEAT Studyの研究参加施設の1つである新松戸中央総合病院における予備データであるが、5年間にわたる熱中症患者1,188例の解析では、重症度に比例する形で有意に尿中L-FABP値が上昇していた(表1)。
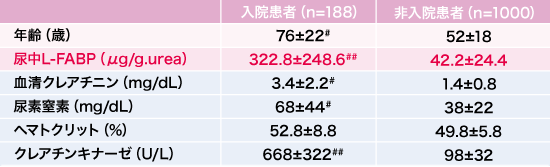
#p<0.01 ##p<0.001
〔新松戸中央総合病院 中村司先生・佐藤英一先生よりご供与〕
また、ある転帰良好例(29歳男性)では、治療に伴って尿中L-FABP値が急激に改善していた。これに対し、死亡3例(78歳男性、88歳女性、99歳男性)では入院後も3〜4倍という高さで尿中L-FABP値が上昇し、治療にあまり反応することなく亡くなっていた。尿中L-FABP値がいかに治療の有効性に反応して変動するか、これらのデータからもうかがえる。
続いてわれわれが同じく予備的に実施した試験の中間解析結果であるが、試験対象となった12例(平均年齢73.5歳、体温中央値38.9℃、労作性8例・非労作性4例、modified Ranking Scale [mRS]0-2:8例・3-4:4例)において、従来の血液指標(GOT・GPT、乳酸値、BUN、クレアチニン、PT-INR)と尿中L-FABPとの比較で、いずれも正の相関が認められた(図3)。また、1カ月後のmRSと尿中L-FABP、およびその他データにおけるROC曲線下の面積(AUC)を比較すると、尿中L-FABPが最もAUCが高く、血液指標と遜色ない転帰予測のプロファイルが得られた(表2)。このデータが示すことは血液指標と異なり非侵襲的に採取可能な尿のバイオマーカーである尿中L-FABPが、熱中症の病態を総合的に判断する可能性があるということである。また、L-FABPは病院内検査室などではもちろんのこと、フィールドで採尿だけで測定できるという点で、より迅速な評価・転帰予測がフィールドから可能になることが想定される。
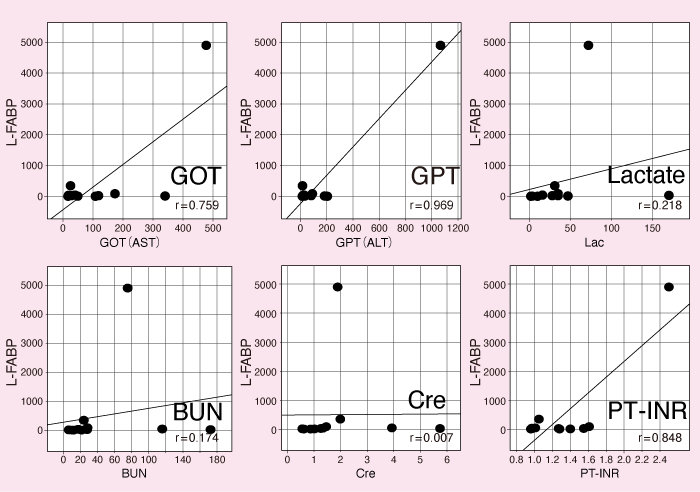
〔横堀將司先生よりご供与〕
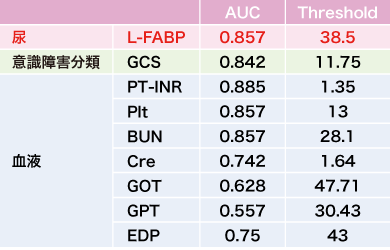
尿中L-FABPは熱中症の病態を総合的に反映するバイオマーカーの可能性
〔横堀將司先生よりご供与〕
おわりに
理想的なバイオマーカーとして重要なのは、感度、特異度、低侵襲性、治療への反応性、アクセシビリティの5つである。近年話題になっている尿中L-FABPは腎不全、特に虚血再灌流障害の病態を把握するためのバイオマーカーとして有用とされるが、熱中症についてもその病態生理に基づいた早期の診断や転帰予測にメリットがあるのではないかと考えられる。とりわけ優れているのは尿で測定可能な点で、病院だけでなく病院搬送前からの熱中症患者の重症度判定、スクリーニングにも使用できるのではないかと思われる。引き続きデータを集積し、さらに研究を進めていく所存である。
文献
初 出
第47回 日本集中治療医学会 学術集会 教育セミナー(ランチョン)34 Web公開 2020年4月28日~2021年1月31日
演題:救急・集中治療領域におけるバイオマーカーの有用性と今後の展望
演者:横堀 將司 先生(日本医科大学大学院 医学研究科 救急医学分野 教授、日本医科大学付属病院 高度救命救急センター 部長)
共催:シミックホールディングス株式会社、積水メディカル株式会社