eGFRを追加すると心不全患者の心臓突然死リスクを予測できる リスク層別化の向上と生命予後の改善を期待
eGFRが独立した心臓突然死(SCD)の予測因子であることを明らかに
研究は、藤田医科大学ばんたね病院の祖父江嘉洋准教授と渡邉英一教授らの研究グループによるもの。研究成果は、「ESC Heart failure」に掲載された。
心不全患者の主な死因のひとつに心臓突然死(SCD)があり、心不全患者の死因の9~22%を占める。その原因は心室頻拍(VT)・心室細動(VF)が多い。
SCDは、ICD(植え込み型除細動器)という心臓植込みデバイスにより不整脈を自動的に感知し、抗頻拍ペーシングや電気的除細動を行うことで、回避することが可能だ。ICDは1980年代より臨床応用され、心不全患者の生命予後を改善し、現在では確立された治療法になっている。
ICDが日常臨床に導入された現在、ICD植込み適応基準はこれまでの臨床研究をもとに、心不全の重症度分類であるNYHA分類と、左室収縮能の評価であるLVEFの2項目を中心に決定されている。
しかし、ICD適応外の患者でのSCDや、適応と判断されるもICD植込み後に致死的不整脈を認められず1度も作動することのない患者など、そのリスク層別化は十分にできていない。
また、これまでの研究から、血液供給が損なわれている患者のSCDの発生率は22%と高く、心不全患者にICDを使用することの有効性を示すデータがある一方で、慢性腎臓病(CKD)患者の重要な臨床集団は含まれていない。
そこで研究グループは今回、心不全患者の突然死の発生頻度を評価するとともに、多変量Cox比例ハザード解析を通して、その予後予測因子を評価した。
「eGFR<30mL/min/1.73m²」を追加すると心臓突然死リスクを予測できる
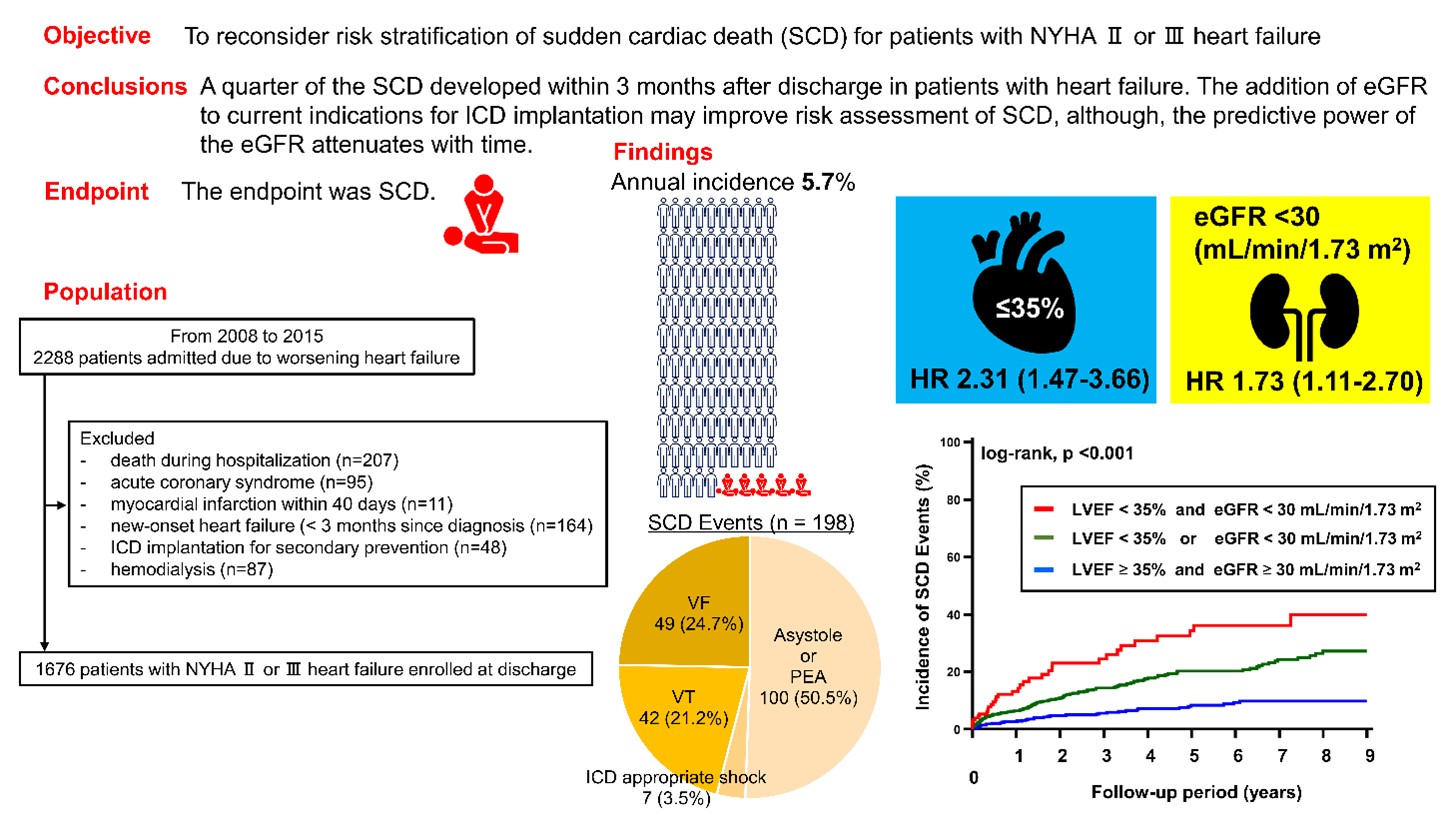
研究グループは、2008~2015年に藤田医科大学病院へ入院し、NYHA IIもしくはIII度の心不全患者を対象に、退院後のSCD発症と、その予後予測因子を評価した。
突然死の定義は非外傷性であり、症状発症から24時間以内の死亡、あるいは搬送時または病院到着時に心室頻拍(VT)・心室細動(VF)が認められた場合とした。
その結果、1,676症例の心不全患者のうち、平均観察期間2年で198人が突然死を発症。そのうち全体の4分の1にあたる23%(46症例)が3ヵ月以内に発症していた。
解析した結果、「eGFR<30mL/min/1.73m²」および「LVEF≦35%」が独立したSCDの予測因子であり、従来のNYHA分類、LVEFに追加することが、統計学的に有意であることが明らかとなった。同時にeGFRの予後予測力は、3年目以降に低下していくことも判明した。
「NYHA分類とLVEFに、eGFR[<30mL/min/1.73m²]を追加し評価することにより、心不全患者のSCDの正確なリスク層別化および、適切なICD植込みの適応評価が可能となり、心不全患者の生命予後の改善が期待される」と、研究者は述べている。
「研究成果により、心不全退院後3ヵ月間、着用型除細動器(WCD)というベスト型の除細動器の着用を通して、SCDの予防、予後の改善が期待される」としている。
| NYHA分類[心不全の重症度分類] | |
|---|---|
| I度 | 心疾患はあるが、 普通の身体活動では症状※がない。 |
| II度 | 普通の身体活動(坂道や階段をのぼるなど)で症状※がある。 |
| III度 | 普通以下の身体活動(平地を歩くなど)でも症状※がある。 |
| IV度 | 安静にしていても、心不全の症状や狭心痛がある。 |
※疲労、動悸、呼吸困難または狭心痛
藤田医科大学ばんたね病院
Renal dysfunction is a time-varying risk predictor of sudden cardiac death in heart failure (ESC Heart Failure 2024年6月10日)