肥満による大腸炎症がインスリン産生を促す 肝臓が感知 神経信号伝達システムを使った糖尿病の新たな治療法の開発に期待
大腸に炎症が起こると肝臓がその炎症を感知し、その情報を脳・膵臓へ伝え、インスリンを作るβ細胞を増やす仕組みを発見したと、東北大学などが発表した。
肥満時にも大腸の炎症が起こっており、肝臓、脳、膵臓をつなぐ神経信号伝達システムにより膵臓のβ細胞が増えるという。このシステムを調節することで、糖尿病の新たな予防法・治療法を開発できる可能性がある。
大腸炎症がインスリン産生を促す仕組みを解明
東北大学は、高カロリーの食事などによって肥満になると、大腸に炎症が起こり、大腸で生じる炎症性の物質が漏れ出て肝臓に流入することが起点となり、肝臓、脳、膵臓をつなぐ神経信号伝達システムを使い、β細胞を増やしていることを明らかにした。
さらに、肥満でなくても、大腸に炎症が起こるだけで、この仕組みによりβ細胞が増えることもみいだした。
これらの発見により、β細胞の数を調節して血糖値が正常に維持されるメカニズムが明らかになった。このシステムを調節することにより、糖尿病の新たな治療法や予防法を開発できる可能性がある。


研究は、東北大学大学院医学系研究科糖尿病代謝・内分泌内科学分野および東北大学病院糖尿病代謝・内分泌内科の今井淳太特命教授、久保晴丸氏(現:北里大学病院内分泌代謝内科助教)、片桐秀樹教授らの研究グループによるもの。研究成果は、「JCI Insight」に掲載された。
肥満と2型糖尿病の発症には密接な関係があるが、軽度の肥満があっても糖尿病にならない場合は、インスリンを作る膵臓のβ細胞の数が増えインスリンの分泌が増え、血糖値の上昇が抑制されるからだと考えられる。
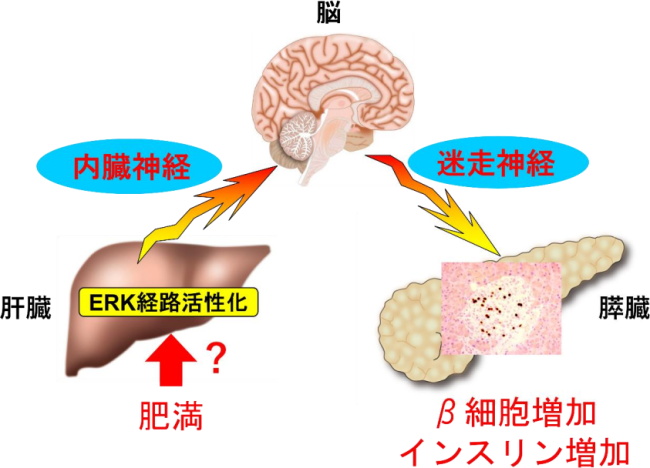
これまで東北大学病院の今井特命教授らの研究グループは、肥満時に肝臓内の細胞内シグナル伝達経路であるERK経路の活性化が起点となり、[肝臓 → 内臓神経 → 脳 → 迷走神経 → 膵臓]という伝達システムを使って膵臓に信号を送ることで、β細胞を増やすことを見いだしてきた。
このシステムが進むためには、肝臓でERK経路の活性化が起こることが必要となる。しかし肥満時に、肝臓でERK経路がどのようにして活性化するのかは不明だった。
研究グループは今回、高カロリーの食事などにより肥満になったマウスは、大腸に炎症が起こり、炎症を起こした大腸で生じる炎症性の物質が肝臓に送られることが起点となり、神経信号伝達システムを介してβ細胞が増えることを明らかにした。
肝臓には、門脈を介して大腸を含む腸管からの血液が直接流入するため、研究グループは腸管に着目をして研究を進めた。まず、肥満がない状態で薬剤によって大腸に炎症を起こしたマウスを解析し、大腸に炎症が起こるだけで、肝臓のERK経路が活性化し、神経信号伝達システムが刺激され、β細胞が増えることを突き止めた。
次に、マウスに高カロリーの食事を与えて肥満にし、大腸を調べたところ、炎症が起こり、肝臓のERK経路が活性化し、β細胞が増えていることを確認。一方で、薬剤によって大腸の炎症を起こさないようにする処理を行いながらマウスに高カロリーの食事を与えたところ、肥満になっているにもかかわらず、肝臓のERK経路活性化は起こらず、β細胞が増えないことを確かめた。また、大腸で炎症が起こると、門脈中で肝臓ERK経路の活性化を促す炎症性の物質が増加していた。
つまり、肥満の際には、大腸の炎症が引き金となり、腸管のバリア機能が壊されることなどにより、炎症性の物質が漏れでて、肝臓ERK経路の活性化と神経信号伝達システムを介したβ細胞の増加が起こることが分かった。
これらの結果により、肝臓が大腸の炎症を介して肥満の状態を感知していることをみいだした。さらに、これが引き金となり神経信号伝達システムを使ってインスリンが増え、血糖値が正常に保たれるという、多くの臓器が関わる精巧な体の仕組みが新たに解明した。

B マウスに高カロリーの食事を与えて肥満にすると膵臓のβ細胞(写真茶色)が増加するが、大腸の炎症を起こさないようにする処理を行いながら高カロリーの食事を与えると、肥満が起こっているにもかかわらずβ細胞の増加が抑制される。
「本研究では、肥満がなくても大腸に炎症が起こるだけでβ細胞が増えることが分かりました。興味深いことに、炎症性腸疾患という大腸に炎症を起こす病気の患者さんではインスリンが増えていることが報告されており、この仕組みはヒトにおいても働いている可能性が十分に考えられます」と、研究者は述べている。
「今回の成果により、β細胞の数を調節して血糖値が正常に維持されるメカニズムの解明に加え、このシステムを調節することによる糖尿病の治療法や予防法の開発につながることが期待されます」としている。
研究は、文部科学省科学研究費補助金、科学技術振興機構(JST)ムーンショット型研究開発事業「目標2:2050年までに、超早期に疾患の予測・予防をすることができる社会を実現」の研究課題「恒常性の理解と制御による糖尿病および併発疾患の克服」(プロジェクトマネージャー:片桐秀樹)などの支援を受けて行われた。
東北大学大学院医学系研究科糖尿病代謝・内分泌内科学分野
科学技術振興機構 ムーンショット型研究開発事業部
Colonic inflammation triggers β cell proliferation during obesity development via a liver-to-pancreas interorgan mechanism (JCI Insight 2025年5月8日)