【新型コロナ】COVID-19診療に従事する医療関係者が直面しているストレスを解明 パンデミックの非常時には「同居者の存在」が危険因子に
その結果、うつ状態や不安など精神的不調や、TMDPで測定したパンデミック関連ストレスに共通する危険因子として、「年齢が高い」「女性」が浮かび上がった。
さらに、TMDPを用いることで、医療関係者のパンデミック関連ストレスの危険因子として、「家族等との同居」が検出された。
精神的不調だけでなく、個人の生活状況・社会的ストレスにも配慮することで、医療関係者のモチベーションを維持し、COVID-19診療の安定した医療体制が可能になるとしている。

パンデミックでの医療関係者のストレス評価尺度「TMDP」を開発
世界的規模に拡大したCOVID-19パンデミックでは、医療関係者の精神的負荷が増大し、うつ状態や不安を来すことが指摘されている。しかし、医療関係者はCOVID-19の治療に従事することで、偏見を受けたり家庭生活にも制限がかかり、パンデミック特有の多くの社会的ストレスにさらされている。
精神的負荷により医療関係者が休職するだけでなく、こうしたパンデミック特有の社会的ストレスは、医療関係者のモチベーションを低下させ、欠勤や離職の原因となりうる。
そこで、東京医科歯科大学医学部附属病院では今回の研究に先行して、精神科が中心となり、パンデミックにおける医療関係者のストレス評価尺度として、「Tokyo Metropolitan Distress Scale for Pandemic」(TMDP)を開発した。
TMDPはパンデミックに特化した9つの質問項目で構成されており、(1)自身や周囲の人への感染に対する懸念、(2)COVID-19治療に関わることによる人間関係の悪化・経済的問題といった社会的ストレスの2つも検討できる。
今回の研究では、TMDPと、うつ状態・不安の評価尺度であるPHQ-9、GAD-7を用いて、パンデミックでの医療関係者のうつ状態・不安や社会的ストレスに関連する危険因子を検討した。
研究は、東京医科歯科大学大学院医歯学総合研究科精神行動医科学分野の高橋英彦教授、松本有紀子助教、藤野純也助教、国際健康推進医学分野の藤原武男教授、保健管理センターの平井伸英准教授の研究グループによるもの。研究成果は、国際科学誌「Journal of Psychiatric Research」にオンライン掲載された。
危険因子は「高年齢」「女性」「患者や検体との接触」「休みが少ない」「同居者がいる」
東京医科歯科大学医学部附属病院に勤務する全職員を対象とした面接のうち、2020年4月20日~6月12日にアセスメントを受けた588名の医療関係者について、PHQ-9、GAD-7で評価したうつ状態・不安と、新しい評価尺度TMDPのスコアで社会的ストレスも含めてパンデミック下の精神的・社会的負荷を解析した。
その結果、「年齢が高い」「女性」が、すべての尺度に共通の危険因子として検出された。さらに、PHQ-9では「医師以外の医療関係者」「休みが少ない」ことが、GAD-7では「実際にCOVID-19患者や検体と接触する業務がある」ことが危険因子として同定された。
パンデミックに特化していない既存のGAD-7、PHQ-9では検出されず、TMDPスコアの解析において明らかになった危険因子は、「家族等の同居者がいる」ということだった。
「家族等との同居者がいる」という因子は、TMDPの下位尺度の、(1)感染への懸念、(2)社会的ストレスの双方ともに危険因子だった。また、(2)社会的ストレスでは「休みが少ない」という危険因子も同定された。
パンデミックという非常時にはストレス因子になる
COVID-19診療の安定した医療体制の維持につなげるために
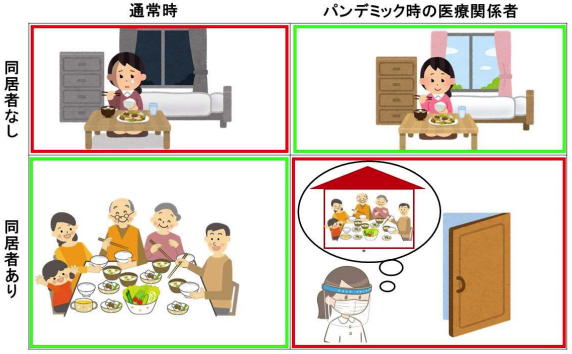
通常は、「家族等の同居者がいる」ことは、ウェルビーイング(幸福感)に対して促進的・保護的な因子として働くことが広く知られており、単身者では、精神的不調も含めて低いウェルビーイングの危険因子となるのが一般的だ。
このような通常時とは反対の現象がTMDPで確認され、パンデミックという非常時の医療関係者の特殊な実態が明らかになった。
「今回の研究で"年齢が高い"や"女性"は不安・うつ状態のほか、パンデミック特有のストレスでも共通の危険因子ということが明らかになりました。また、"医師以外の医療関係者・事務職員"もうつの危険因子であることが分かりました。このような属性の職員には十分な注意が必要です」と、研究グループでは述べている。
また、研究グループが開発したTMDPを使って明らかになったのは、通常時とは異なり、「同居者がいること」が医療関係者のストレスの因子になっていることだ。
「おそらく、同居者がいると、(1)その同居者に自身が感染させるのではないかと心配している、(2)自身の仕事のために同居者も社会活動・余暇活動などが制限される、(3)経済的な制限により家計に影響するといったことを、社会的ストレスとして感じているのではないかと考えられます」としている。
パンデミックという特殊な状況下では、医療関係者としての一般的な精神的ストレスから不安やうつ状態に発展することに対する早期介入だけでは十分でなく、社会的ストレスも同定し、モチベーションやウェルビーイングの低下をまねかないように、十分な休暇の確保のほか、個人の生活状況に配慮した対策を講じることがことのほか重要としている。このことが、COVID-19診療の安定した医療体制の維持につながると考えられる。
東京医科歯科大学大学院医歯学総合研究科精神行動医科学分野
Factors affecting mental illness and social stress in hospital workers treating COVID-19:paradoxical distress during pandemic era(Journal of Psychiatric Research 2021年5月)