1型糖尿病の根治を目指す医師主導治験を開始 再生医療により自己細胞から作成したβ細胞を自家移植 徳島大学
徳島大学病院消化器・移植外科は、1型糖尿病の根治を目指した、再生医療を用いた治療法を実証するための医師主導治験の準備を終了し、PMDAへ治験計画届を提出したと発表した。
患者自らの細胞を用いて再生医療技術で膵β細胞を再生し移植するという世界初の試み。同大学病院内に、橋渡し研究支援機関である岡山大学からサポートを受けた治験調整事務局を設置し準備中としている。早ければ2025年夏頃に第1例目への投与を開始する。

1型糖尿病の根治を目指す世界初の医師主導治験を開始 治験計画届を提出
徳島大学病院消化器・移植外科は、再生医療により新規に自己脂肪から作成されたβ細胞(IPC:insulin producing cell、コード名TUFF-IPC)を1型糖尿病に投与する、医師主導治験を開始する。
「研究は、患者自らの細胞を用いて、再生医療技術で膵β細胞を再生し、これを自らへ移植するという世界初の試み。1型糖尿病を"治る"病気にすることを目指して、基礎研究から新規治療を実現するために、外科医としてより患者の体に負担の少ない、世界初の治療法の樹立を目指す」としている。
| プロジェクト名 (医師主導治験名) |
|---|
| TUFF-IPC自家移植による新たな1型糖尿病治療法確立に向けた医師主導治験 (I/IIa相) |
| プロジェクト設置責任者 |
| 徳島大学病院 安全管理部 教授 池本哲也 (診療科:消化器・移植外科) |
| 詳細 |
|
今回の研究開発の優れている点として以下を挙げている。
- 患者自身の細胞を使用し再生したβ細胞を使用するので安全。一般的な移植では必要な免疫抑制剤も不要。
- iPS細胞などに比べてDNAダメージの危険性が少ない(遺伝子導入などはないので、遺伝子のエラーは生じにくく、がんの発生や子孫への影響は極めて少ない)。
- 患者のタイミングに合わせた作製が可能(脳死移植のように急にドナーが発生し待ったなしで移植を行うものではない)。
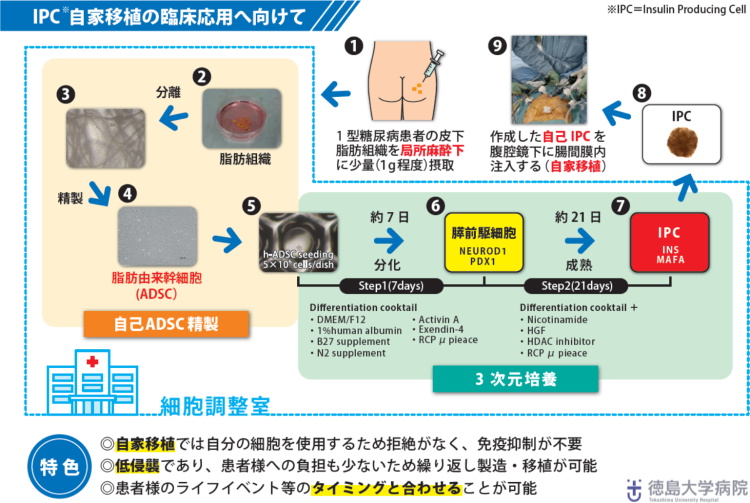
徳島大学病院消化器・移植外科では、これまでに患者に優しい効果的移植医療を目指して、「再生医療」技術を用いた研究を長年行っており、種々の検討から新たな治療戦略として、▼1型糖尿病の患者の自家皮下脂肪を1gほど採取、▼どんな細胞にもなる能力をもつ「脂肪由来幹細胞」だけを分離して増やす、▼血糖値に応じてインスリンを適切に分泌する「インスリン産生細胞(IPC)」を効果的に作製(分化誘導)する、▼それを患者に自家移植するという一連の方法を開発した。
研究グループは今回の研究について、橋渡し研究支援機関である岡山大学のサポートのもと、日本医療研究開発機構「令和2年度 橋渡し研究戦略的推進プログラムシーズB」および「令和4年度 再生医療等実用化研究事業」のスキームにしたがい医師主導治験として計画し、PMDAとの協議を終了後、徳島大学病院倫理委員会に承認されたため、今回の治験計画届の提出にいたっとしている。2024年から徳島大学病院と岡山大学病院と協同で治験調整事務局の整備も完了しており、医師主導治験に対する準備を進めている。
この研究を実際に臨床応用するにあたり、安全性と一部有効性を調べる医師主導治験(フェーズI/IIa)を計画し、医薬品医療機器総合機構(PMDA)との対面助言を経て合意された内容にもとづき、最終的に今回の治験計画届の提出にいった。「絵空事であった計画が、実際に患者に投与することを想定したレベルにまで達したことを意味している。この治療法を最終的に1型糖尿病に悩まれる患者のもとへ届けられるように、その安全性と有効性の一部を科学的に検証・検討する予定」としている。
なお、今回の医師主導治験はFirst-in-human試験(世界ではじめてヒトに投与される臨床試験)であり、この治験の検討を進めることにより、1型糖尿病を根治するまったく新しい治療法が全世界に向けて生み出される可能性があるとしている。「今後、1人でも多くの患者の命を救い、生涯にわたる自己血糖測定・自己注射、また無自覚の低血糖発作等の苦しみから解放される世界となるよう、さらに研究を進める」としている。
|
1型糖尿病の根治を目指す医師主導治験を開始
|
|---|
| 4. 患者選択基準 |
| (1) 18歳から65歳まで。 (2) 本人より臨床試験参加に対して文書による同意を得ることができる。 (3) 当臨床試験の手順に従うことができる。 (4) 臨床試験参加時にインスリン依存状態の期間が5年を越えて持続していること。 (5) 空腹時血清C-peptide <0.1ng/mLで定義される内因性インスリン分泌が枯渇状態の者。 (6) 糖尿病に対するインスリン強化療法を遵守している者。 (7) 糖尿病専門医のあらゆる治療努力によりも血糖管理が極めて困難な者。 (8) 過去12か月間に重症低血糖発作が1回以上発症していること。なお、重症低血糖発作の定義は適切な血糖管理下において以下のいずれかの項目を満たすものとする: ア 自分以外の人(他人)による介助を必要とし、かつその際の血糖値が60mg/dL以下である イ 自分以外の人(他人)による介助を必要とし、かつ炭水化物の経口摂取、ブドウ糖の血管内投与、グルカゴン投与により速やかに回復が認められたもの (9) 既存の膵臓移植もしくは膵島移植が考慮されるべき状態である者。 なお、糖尿病専門医の総合的診断をもってその状態を評価するが、各客観的指標や事象により著しくQOLが低下および低血糖への不安が増大している状態を指す。 (10) Clark Score(低血糖認識の指標)についてのデータをもっている。 (11) 自宅で十分な医療ケアを受けられる体制である者。もしくは不調時にすぐに徳島大学病院に連絡・来院が可能な家族等のバックアップ体制がある者。 * インスリン強化療法は、1週間にわたって1日平均4回より高頻度の自己血糖測定を行い、そして1日4回あるいはそれ以上のインスリン注射もしくはインスリンポンプによる治療を実施していることと定義している。インスリン強化療法は、過去12か月の間に1回/月程度の割合で糖尿病専門医に評価を受けたうえで、調整されたものでなければならない。
|
| 5. 除外基準 |
| (1) 重度の心不全(BNP 100 pg/mL以上)を有する者。 (2) 肝疾患(Child-Pugh分類 グレードB以上)を有する者。 (3) 慢性腎臓病区分のG3b以上の障害(eGFR 44以下)を持つ者。 (4) アルコール中毒(断酒の意思が精神神経科的に確認されたものに関してはこの限りではない)、薬物中毒のいずれかが医師により確認されている者。 (5) 活動性の感染症(白血球数10,000個/mm3以上and/or血清CRP値1.0mg/dL以上)の存在が確認されている者。 (6) 5年以内の既往または各種画像診断・採血で悪性腫瘍の再発および転移が否定できない者。 (7) BMI 30以上の肥満に該当する者。 (8) 高度の腹腔内癒着が予想される者(腹膜炎手術・腸閉塞解除術等の手術既往がある者)。 (9) 門脈高血圧症もしくは明らかな肝硬変のある者(腸間膜内に側副血行路の異常な発達が造影CTで確認されるか予想される者)。 (10) 腹腔鏡手術に耐術不能な心機能低下(心エコー上左室駆出率EF 40%未満)のある者。 (11) 腹腔鏡手術に耐術不能な呼吸機能低下(スパイロメトリーで%肺活量80%未満and/or一秒率70%未満)のある者。 (12) 重症のサルコペニア(低骨格筋量:DXAで男性<7.0kg/m²女性<5.4kg/m²、低筋力:握力計で男性<28kg、女性<18kg、低身体機能:6m歩行速度<1m/s)がある者。 (13) 糖尿病専門医の観点からTUFF-IPC移植を行っても耐糖能異常が改善しないと考えられる者。 (14) 局所麻酔薬・全身麻酔に用いられる薬剤に対するアレルギーを有する者。 (15) 本人が許容不可能な手術瘢痕等皮膚の瘢痕形成歴のある者。 (16) 併存疾患があり、ステロイドの静注および経口投与を要する者(ただし、瘢痕等の治療に関し、ステロイド貼付剤もしくはステロイド局注療法を受けている者で、周術期に中止が可能な者はその限りでない)。 (17) 脂肪代謝に異常が認められるか、異常が疑われる者。 (18) 本治験製品の原材料に対するアレルギーを有するまたは既往を持つ者。 (19) 妊娠中または授乳中の女性、妊娠可能な女性においてはスクリーニング時の妊娠検査が陽性を示した女性。 (20) 同意取得時から最終の検査・観察の期間まで適切な避妊方法(被験者と被験者のパートナーの両方での避妊:経口避妊薬、子宮内避妊用具、ペッサリーまたはコンドームの使用)を守ることができない者。 (21) その他移植に適さないと治験責任医師が判断した者。 |
徳島大学病院消化器・移植外科
世界初の医師主導治験を始めます!~治験計画届を提出しました!~ (徳島大学 2025年3月25日)











