日本臨床内科医会「かかりつけ医のためのWEB講座」セミナーレポート
第1回腎代替療法選択のポイント~ACPとSDMを踏まえて~

医療法人 正木医院
正木浩哉 先生
目の前の患者さんに透析導入が必要になったとき、かかりつけ医はどのように対応していけばよいのでしょうか。腎代替療法選択のポイントを正木浩哉先生が解説します。
※本記事は下記セミナーの講演内容に基づき作成しています。
日本臨床内科医会「かかりつけ医のためのWEB講座」
開催日:2024年11月28日
スポンサードセミナー:腎代替療法選択のポイント~ACPとSDMを踏まえて~
講師:正木浩哉先生(医療法人 正木医院)
提供:株式会社ヴァンティブ メディカルアフェアズ部
日本の透析医療が抱える2つの大きな問題
現在、日本には慢性腎臓病(CKD)の患者さんが約2,000万人1)おられます。20歳以上では5人に1人がCKD患者さんですので、かかりつけ医の先生方もCKD患者さんの診療に少なからず携わっておられることと思います。
透析患者さんは国内に約34万人2)おりますが、現状、透析医療が抱える大きな問題が2つ指摘されています。第1は、透析患者のうち血液透析(以下HD)を受けている患者さんが97%を占め、腹膜透析(以下PD)の患者さんはわずか3%2)と他国に比べても極端に少なく、透析治療がHDに偏っている点です。第2に日本社会の高齢化に伴い、平均透析導入年齢は71歳2)と、透析患者さんの高齢化が進んでいることです。この2つの問題を踏まえ、腎代替療法選択のポイントをお話しいたします。
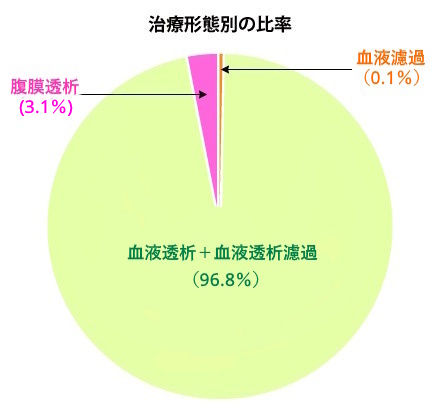
全ての選択肢を偏りなく提示、説明することが重要
腎代替療法を選ぶ段階になった時、選択肢は4つあります。1つは腎臓移植、次に透析療法としてHDとPD、そしていずれの療法も選択せずに穏やかな最期を迎えるケアを継続する保存的腎臓療法(CKM)です。
先述のようにPDを選んでいる方は3%しかおらず、大部分の患者さんはHDを行っています。理由としては患者さんの約60%が4つの選択肢があることを知らなかったことが挙げられます3)。腎代替療法を選択するときに患者さんが全ての選択肢を理解できるよう、的確な説明を医療者ができていないことが要因であると考えられます。
患者さんには腎代替療法を等しく選ぶ権利があります。我々医療者は、その権利が守られるようきちんと説明する義務があるのです。仮に、ほかにも選択肢があることを伝えずに後日医療訴訟になった場合、患者さんの権利が侵されたことを理由に医療者側が敗訴する可能性もあるでしょう。
ではどのように患者さんに腎代替療法を説明していけばよいのでしょう。まず、全ての選択肢を提示すること。そして4つの方法を偏りなくしっかり説明すること。そのうえで医学的にその患者さんにとってどの治療法が適切であるか、医師としての考えを話します。治療法に対する自分の得手不得手や、好みで説明しないよう注意が必要です。
治療法の選択に際しては、Shared Decision Making(SDM: 共同意思決定)が重要です。患者さんとご家族、複数の医療者で話し合いを行い、その患者さんに最も適した治療法を一緒に選択するプロセスです。一度の話し合いで患者さんが全てを理解し、治療法を選択するわけではありません。医療者側は医師だけでなく、看護師さんやカウンセラーさんなど多職種が参加し、複数回の話し合いをもつことが大切です。
しかしながら、このようなSDMをかかりつけ医が日常診療の中で全ての患者さんに対して行うことは、現実的には困難な場合が多いでしょう。近年、腎臓内科を標榜する病院の多くで「腎代替療法選択外来」を開設しているケースが増えていますので、そのような相談外来を患者さんに紹介し、治療法を選択していただくのが最も効率的であると考えます。
透析療法選択時の患者さんへの説明ポイント
透析療法の主な特徴を紹介します。HDは血液体外循環を行うため、心循環器系に負担がかかり血圧低下などのリスクがあります。一方、PDは血液体外循環を行わないため、血圧低下をほとんど起こしません。また、HDは原則決まった曜日、時間に週3回の通院という制約があります。PDは自宅で行うことができ、基本は毎日ですが、状況によっては週5回で済む場合もあるなど、HDに比べ自由度が高い療法です。一方、除水量の面ではHDにアドバンテージがあります。食事の制約の観点では、PDは原則的に毎日行いますので、HDに比べ制限は緩いです。そして腎臓移植に関してですが、腎移植は腎代替療法の中で最も効率的な療法といえます。しかし日本においては腎移植を受けるためのインフラや臓器提供の体制整備が現実として進んでいません。
腎代替療法を選択する際に患者さんへ必ず説明していただきたいポイントがあります。PDの場合、患者さんは自宅で自分自身が何もかも一人で行わなければならないという思い込みから、腎代替療法の選択時に「できない」と答える方もいます。その場合は、訪問看護や訪問診療という社会資源のサポートを利用できることを伝えてください。私の経験でも、サポートの存在を説明すると、多くの患者さんがPDを選択されます。
そしてもう1つぜひ理解していただきたいのは、それぞれの腎代替療法はいつでも、何度でも変更が可能だということです。実際、長期にわたってHDを受け、既に尿量が0ℓという患者さんでもPDに変更することが可能です。私は患者さんに「どの療法を選択しますか?」ではなく、「どれから始めましょうか?」と話します。もしその療法が合わなかったら、他の療法に変えることができると伝えることは、患者さんを安心させ、選択の自由度を広げることにつながります。

腎代替療法の検討を始めるタイミング
治療方針決定の代表的アプローチには、救急搬送の際、医師が経験に基づいて治療法を決定する「パターナリズム」、医療者が患者さんに選択肢と情報を提供し、患者さんが決定する「インフォームドアプローチ」、そして医療者と患者さん、ご家族が一緒に考えながら最適な答えを見つける「SDM」の3つがあります。現在、腎代替療法の選択においてはSDMが適切であると考えられています。
それでは、腎代替療法の検討を始めるのはどのタイミングがよいのでしょうか。「腎代替療法選択ガイド2020」では、eGFRが30mL/分/1.73m2以下となったら腎代替療法の説明を始めることを推奨しています。このタイミングで、腎臓あるいは透析専門医をご紹介ください。ただし、eGFRの低下速度が速い場合は早めに相談することが肝心です。
一般的に、SDMを実施しても腎代替療法をすぐに始めるわけではありません。透析導入が予測される1~2年前から腎代替療法が将来的に必要であるという話をし、できるだけ透析導入を遅らせる方策について一緒に考えます。腎代替療法は、十分な時間をかけてじっくりと選択していただくことが重要です。一番避けたいのは、緊急の透析導入です。緊急の透析導入は、明らかに生命予後が悪くなるというエビデンスがありますので、これを避けるためにも余裕をもって腎臓透析医に紹介し、SDMを行っていただきたく思います。
そして、患者さんが選択した療法を私達は責任を持って提供しなければなりません。だからといって、自分がPDに詳しくないためすすめられない、とはお考えにならないでいただきたいと思います。もし仮に医療者自身がPDについての知識や経験が十分でない場合、患者さんがPDを選択したらPDに実績のある医療機関を紹介することでその責任を果たせると考えます。
透析導入の平均年齢は71歳である
透析患者さんの高齢化は大きな問題です。慢性透析患者さんの年齢分布を見ると80歳以上が全体の20%を超えています。平均の導入年齢は71歳なので、透析を導入する患者さんのほとんどは高齢者と言ってもよいでしょう2)。
透析治療は高齢者の治療であることを前提に考える必要があります。高齢者のADLはどんどん低下していきます。高齢の腎不全患者さんは、糖尿病、心疾患、脳血管障害などの基礎疾患があり、運動麻痺や視力障害なども有している方が多くいらっしゃいます。認知症を抱えている方も増え、独居であったり、介護者もまた高齢者で介護ができないという社会的な問題もあります。
HDを行っている多くの患者さんは最終的に通院が困難になり、入院血液透析を余儀なくされます。全身状態が悪く、血圧低下や気分不良を来しながら、人の尊厳に関わるような状態で最期を迎えるケースが生じていることは大きな問題です。
したがって高齢患者さんに限ると、より長く生きていただくとか合併症を少なくすることを目標とするよりは、残りの時間をどう幸せに、ご本人の思うように過ごしていただくか、どうご自身が望む形で最期を迎えていただくかが重要だと考えています。
高齢者に適した腎代替療法はできるだけ自宅で過ごしていただけることが大切で、それを望む方が多いと感じています。医学的にはやはり身体的負担の少ないものが適切です。腎代替療法の選択肢のなかで在宅で行うことができるのは、「家庭血液透析」「PD」「CKM」の3つです。そして身体的負担が少ない治療法は、血液体外循環を行わないPDです。ですから、高齢者ということを考えた場合には、PDは非常によい治療であると思われます。
高齢のCKD患者さんとACP
高齢透析患者さんの予後は非常に短く、平均5年以内、90歳になると1~2年です4)。そのため、透析を選択いただく時点で看取りまで視野に入れて考えていただく必要があります。その時、大切なのがAdvance Care Planning(ACP:人生会議)です。
ACPはいつ行えばよいのでしょうか。これに関して木澤義之先生(筑波大学医学医療系緩和医療学教授)は、「サプライズクエスチョン」を提案されています。「この患者さんが1年以内に亡くなったら驚きますか?と自分に問いかけて、「驚かない」という答えが出たら、ACPを行うというものです。これをひとつのタイミングと考えると、80歳以上の患者さんが療法選択をする場合は、その時点でACPを行うとよいケースが多いと思われます。
なお、ACPに関連した用語に混乱があるため改めて説明します。ACPを包括する概念に「エンド・オブ・ライフケア」があります。これは診断名、健康状態、年齢にかかわらず、差し迫った死あるいはいつかは来る死について考える人が、人生が終わる時点まで最善の生き方ができるように支援することです5)。その中にACPがあり、さらにその中にアドバンス・ディレクティブ(事前指示)、リビング・ウィルなどがあり、治療としての終末期医療、緩和ケアがあります。
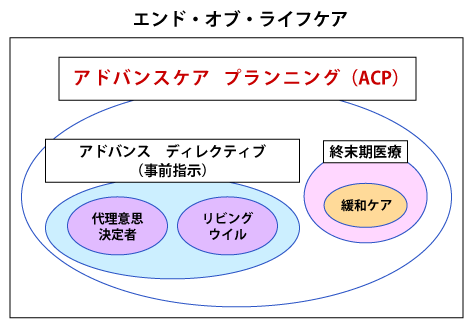
これらの要素を内包しながら患者さんとご家族とACPを進めていきます。重要なことは、ACPは定期的に見直す必要があるということです。患者さんの考えはご自分の健康状態や様々な状況に応じて変わっていくものです。そして見直した結果は文書に残し、多職種で共有することも大事です。日頃から繰り返し話し合うこと、そして本人が自らの意思を伝えられない状態になる前に家族や親しい友人などその意思を推定できる人を決めておくことも重要です。
「死」について話し合うACPは、初対面では難しく、関係性の構築が必要です。その点において長年その患者さんに関わっているかかりつけ医の役割は大きく、専門医の病院で療法選択のACPが行われる際には、時間が許す限り、ぜひかかりつけ医の先生にも参加していただければと思います。
高齢末期腎不全患者の腎代替療法のひとつとして腹膜透析を推奨
私が大学病院に勤務していたとき、担当した患者さんに介護付き老人ホームにお住まいの方がいました。94歳で腎代替療法選択をしましたが、患者さんは「週3回の通院は嫌だ、気に入っているこの施設で最期まで暮らしたい」と強く希望され、PDを選択されました。その施設ではPDの患者さんを受け入れた経験がなく、看護師は日勤帯のみの勤務であったため、毎日は腹膜透析できず、回数も1日2回が限界でした。そこでご家族と十分に話して「1日2回を上限として治療を続けましょう。それ以上となった場合は寿命と考えましょう」ということとし、かかりつけ医の先生に看取りまでお願いしました。1年余の透析の後、最期は安らかにお亡くなりになりました。後日、ご家族から最期までとてもよい生活を送れた、PDを選んでよかったという言葉を聞くことができたのも、SDMとACPに基づいた腎代替療法の成果と考えています。
現在、日本腹膜透析医学会では高齢者PDプロジェクトが進められており、私も委員として参加しています。その中間報告で、高齢者の末期腎不全に対する腎代替療法のひとつとしてPDを推奨しています。また、高齢末期腎不全患者さんへのPDは、身体的苦痛を軽減、抑制し、QOLの維持、向上を目標とするものであり、ご自身で腹膜透析を行えない患者さんに対しては、訪問診療や訪問看護・介護との連携を利用する支援型腹膜透析(assisted PD)をすすめることが提言されました。
最後に、PDはHDに比べて、災害時や感染症パンデミック時にはるかに強いということをお伝えいたします。PDは電力を必要とせず、水がなくても透析可能です。2024年の年初に発生した能登半島地震の際にも、透析液はわずかな日数で被災地に届き、患者さんがPDを継続できる環境であったと聞いています。また、COVID-19流行時には、多くの血液透析施設で感染者が発生しました。これは、屋内で多数の患者さんが同時に治療を受ける環境と、送迎サービスの車内での感染が多かったと考えられます。一方、PDは通院頻度が月に1~2回と少なく、感染のリスクが低いのです。PDはこのような点もメリットのひとつです。
参考文献
- 1)一般社団法人 日本腎臓学会 編. CKD診療ガイド2024, 東京医学社
- 2)一般社団法人 日本透析医学会 わが国の慢性透析療法の現状(2023年12月31日現在)
- 3)社団法人全国腎臓病協議会「透析患者の行動選択に関する実態調査報告書」 2012年03月
- 4)日本透析医学会雑誌 55巻(2022)12号 統計調査報告書、わが国の慢性透析療法の現況 (2021年12月31日現在)
- 5)National Council for Palliative Care(NCPC)
http://www.ncpc.org.uk/sites/default/files/AdvanceCarePlanning.pdf
医療法人 正木医院
正木浩哉(まさき ひろや)
1986年に関西医科大学を卒業後、内科に入局。1994年より約3年間米国シンシナティ大学薬理・細胞物理学教室にて細胞の再生やイオンチャンネルの基礎研究を行う。1997年に関西医科大学に戻り、腎臓、内分泌分野をメジャーとして臨床、教育、研究に従事。2007年関西医科大学附属滝井病院 臨床検査部 病院教授、同病院 腎臓内科科長。2016年同病院 透析センターセンター長。同年、祖父が開業した正木医院に入り、現在に至る。
提供:株式会社ヴァンティブ メディカルアフェアズ部



 資料請求はこちら
資料請求はこちら