厚労省が「日本人の食事摂取基準(2020年版)」を公表 脂質異常症と高齢者のフレイルに対策 よりきめ細かな食事指導が必要に
2020.01.24
厚生労働省は、「日本人の食事摂取基準(2020年版)」について、策定検討会(座長:伊藤貞嘉・東北大学名誉教授)がまとめた報告書を公表した。

「日本人の食事摂取基準」は、健康増進法の規定にもとづき、国民の健康の保持・増進を図るうえで摂取することが望ましいエネルギーおよび栄養素の量の基準を定めたもので、5年毎に改定されている。
2020年版は、従来の健康の保持・増進、生活習慣病の発症予防および重症化予防の観点に加え、栄養に関連した身体・代謝機能の低下を回避するために、高齢者の低栄養やフレイルの予防も視野に入れて策定されている。2020年版は今年度中に告示される予定。
肥満とやせに対策する具体的方法を示唆
食事摂取基準で扱われる生活習慣病は、▼高血圧、▼脂質異常症、▼糖尿病、▼慢性腎臓病(CKD)を基本としている。これらは栄養摂取との関連が明らかで、栄養疫学的な根拠を示した研究も多い。また、生活習慣病の重症化にともない生じる脳血管疾患や虚血性心疾患も、重症化予防の観点から扱われている。
肥満は上記の4疾患の危険因子となる。さらに若年女性を中心とするやせも健康課題となっている。そのため、肥満・肥満症、やせに対策する具体的方法を検討している。
また、高齢者については、65歳以上とし、年齢区分については「65〜74歳」「75歳以上」の二つの区分が設けられた。
高齢者については、咀嚼能力の低下、消化・吸収率の低下、運動量の低下にともなう食事摂取量の低下などの問題を指摘。これらは個人差が大きいので、年齢だけでなく、個人の特徴にも注意が必要としている。
「推定エネルギー必要量」を変更
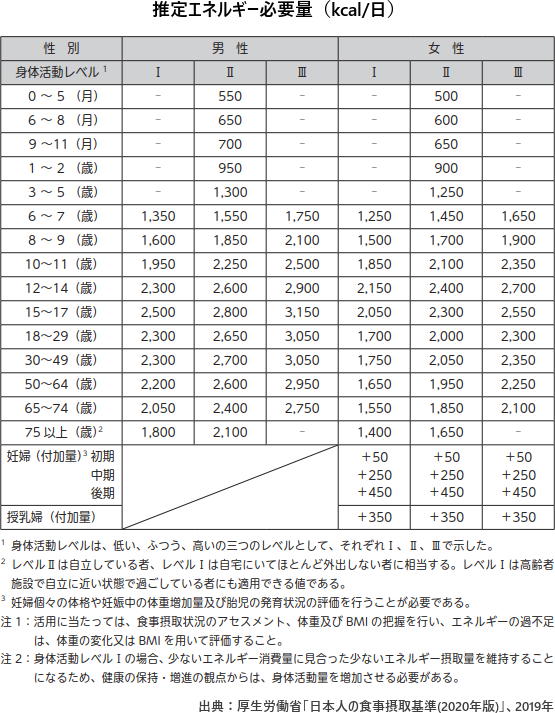
 さらに、身体活動レベルを、低い、ふつう、高いの3つのレベルで判定し、基礎代謝基準値および参照身長から、エネルギー必要量を計算できるようにした。「エネルギー必要量には個人差があるに注意するべき」と強調している。
推定エネルギー必要量(kcal/日)=基礎代謝量(kcal/日)×身体活動レベル
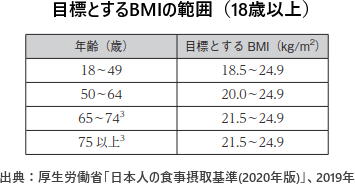
高齢者では、脳卒中をはじめとする疾病予防とともに、低栄養との関連が深いフレイルを回避することが重要として、目標とするBMIの範囲を21.5〜24.9とした。
高齢者では、基礎代謝量、身体活動レベルの低下により、エネルギー必要量が減少するので、「身体活動量を増加させ、多いエネルギー消費量と摂取量のバランスにより望ましいBMIを維持することが重要」としている。
さらに、身体活動レベルを、低い、ふつう、高いの3つのレベルで判定し、基礎代謝基準値および参照身長から、エネルギー必要量を計算できるようにした。「エネルギー必要量には個人差があるに注意するべき」と強調している。
推定エネルギー必要量(kcal/日)=基礎代謝量(kcal/日)×身体活動レベル
高齢者では、脳卒中をはじめとする疾病予防とともに、低栄養との関連が深いフレイルを回避することが重要として、目標とするBMIの範囲を21.5〜24.9とした。
高齢者では、基礎代謝量、身体活動レベルの低下により、エネルギー必要量が減少するので、「身体活動量を増加させ、多いエネルギー消費量と摂取量のバランスにより望ましいBMIを維持することが重要」としている。
脂質異常症の重症化予防を重視
 コレステロールは体内でも合成されるため、目標量を設定するのは難しいが、脂質異常症の重症化予防の目的から、200mg/日未満に抑えるのが望ましいとされた。
日本動脈硬化学会は、LDLコレステロールを動脈硬化に密接に関係しているとして重視している。空腹時のLDLコレステロール値が140mg/dLの人を高LDLコレステロール血症、120~139mg/dLの人を境界域高LDLコレステロール血症としている。
総コレステロールからHDLコレステロールを除いたnon-HDLコレステロールについては、170mg/dL以上を高non-HDLコレステロール血症、150~169mg/dLを境界域高non-HDLコレステロール血症としている。
さらに、トランス脂肪酸も冠動脈疾患のリスクを高める。健康の保持・増進のために、トランス脂肪酸の摂取量を1%エネルギー未満にし、できるだけ低く抑えるのが望ましいとした。
コレステロールは体内でも合成されるため、目標量を設定するのは難しいが、脂質異常症の重症化予防の目的から、200mg/日未満に抑えるのが望ましいとされた。
日本動脈硬化学会は、LDLコレステロールを動脈硬化に密接に関係しているとして重視している。空腹時のLDLコレステロール値が140mg/dLの人を高LDLコレステロール血症、120~139mg/dLの人を境界域高LDLコレステロール血症としている。
総コレステロールからHDLコレステロールを除いたnon-HDLコレステロールについては、170mg/dL以上を高non-HDLコレステロール血症、150~169mg/dLを境界域高non-HDLコレステロール血症としている。
さらに、トランス脂肪酸も冠動脈疾患のリスクを高める。健康の保持・増進のために、トランス脂肪酸の摂取量を1%エネルギー未満にし、できるだけ低く抑えるのが望ましいとした。
肥満とやせに対策する具体的方法を示唆
高齢者のフレイル対策も重視
食事摂取基準で扱われる生活習慣病は、▼高血圧、▼脂質異常症、▼糖尿病、▼慢性腎臓病(CKD)を基本としている。これらは栄養摂取との関連が明らかで、栄養疫学的な根拠を示した研究も多い。また、生活習慣病の重症化にともない生じる脳血管疾患や虚血性心疾患も、重症化予防の観点から扱われている。
肥満は上記の4疾患の危険因子となる。さらに若年女性を中心とするやせも健康課題となっている。そのため、肥満・肥満症、やせに対策する具体的方法を検討している。
また、高齢者については、65歳以上とし、年齢区分については「65〜74歳」「75歳以上」の二つの区分が設けられた。
高齢者については、咀嚼能力の低下、消化・吸収率の低下、運動量の低下にともなう食事摂取量の低下などの問題を指摘。これらは個人差が大きいので、年齢だけでなく、個人の特徴にも注意が必要としている。
「推定エネルギー必要量」を変更
栄養指導をよりきめ細かに行う必要が
ポイント
栄養指導をきめ細かに行うために、50歳以上について、より細かな年齢区分による摂取基準を設定。
エネルギーについて、健康の保持・増進、生活習慣病の発症予防の観点から、エネルギーの摂取量および消費量のバランスの維持を示す指標として、BMI(体格指数)を採用している。
食事摂取状況のアセスメント、体重およびBMIの把握を行い、エネルギーの過不足は、体重の変化やBMIを用いて評価することを求めている。
栄養指導をきめ細かに行うために、50歳以上について、より細かな年齢区分による摂取基準を設定。


「エネルギー産生栄養素バランス」も変更
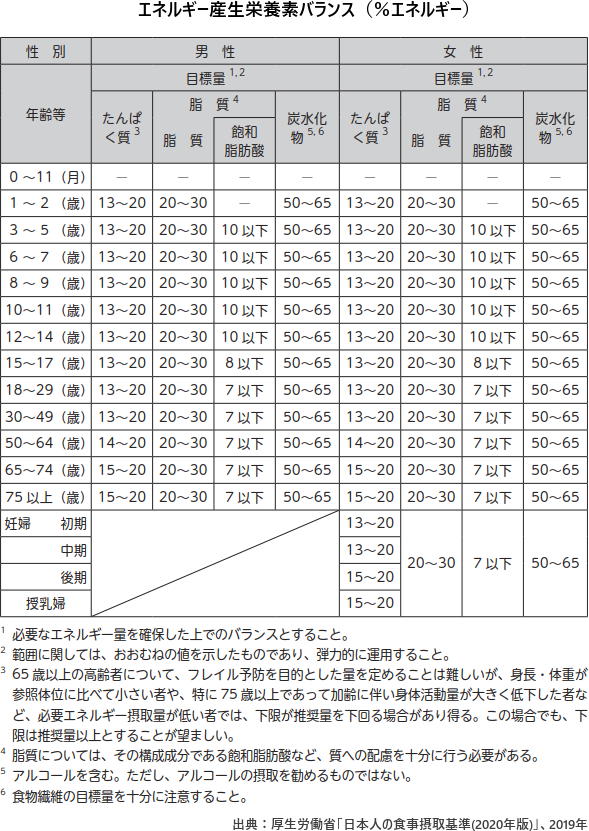
「エネルギー産生栄養素バランス」とは、タンパク質、脂質、炭水化物が総エネルギー摂取量に占めるべき割合のこと。これを設定するために、まずタンパク質の目標量を定め、次に脂質の目標量を定め、その残りから炭水化物の目標量を算定。 必要量のあるタンパク質と、必須脂肪酸(n-3系脂肪酸、n-6系脂肪酸)の目安量を参照しながら脂質の目標量(下限)を算定し、これらの合計の残りから炭水化物の目標量(範囲)を算定した。 それぞれの栄養素の不足を回避し、生活習慣病の発症と重症化を予防することを求めている。
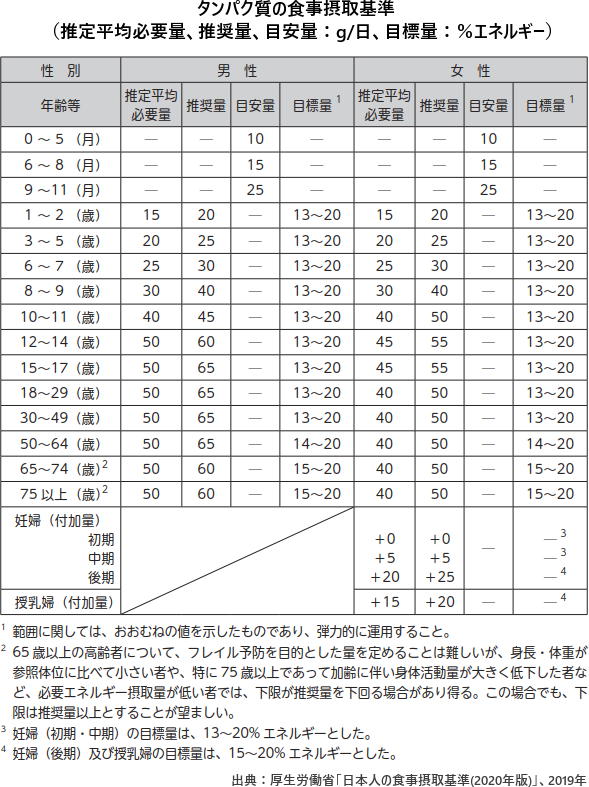
高齢者のタンパク質の目標量を引き上げ
ポイント
高齢者のフレイル予防の観点から、総エネルギー量に占めるべきタンパク質由来エネルギー量の割合(%エネルギー)について、65歳以上の目標量の下限を13%エネルギーから15%エネルギーに引き上げ。
タンパク質の食事摂取基準は、18~49(歳)では13~20%エネルギー、50~64(歳)では14~20%エネルギー、65歳以上では15~20%エネルギーとされた。
タンパク質については、推定平均必要量が設定される。成人・高齢者・小児の全年齢区分で、男女ともに同一のタンパク質維持必要量[0.66g/kg体重/日]を用いて算定。
とくに高齢者で、タンパク質の摂取は重視で、タンパク質が関わる重要な疾患として、フレイル(サルコペニアを含む)、慢性腎臓病を挙げている。
高齢者のフレイル予防の観点から、総エネルギー量に占めるべきタンパク質由来エネルギー量の割合について、65歳以上の目標量の下限を13%エネルギーから15%エネルギーに引き上げた。
高齢者のフレイル予防の観点から、総エネルギー量に占めるべきタンパク質由来エネルギー量の割合(%エネルギー)について、65歳以上の目標量の下限を13%エネルギーから15%エネルギーに引き上げ。

脂質異常症の重症化予防を重視
コレステロールは200mg/日未満に
ポイント
脂質異常症の重症化予防を目的に、コレステロールを200mg/日未満に留めることが望ましいと新たに記載。
2020年版では「脂質異常症の重症化予防」という観点が新たに追加された。脂質の食事摂取基準は20~30%エネルギー。
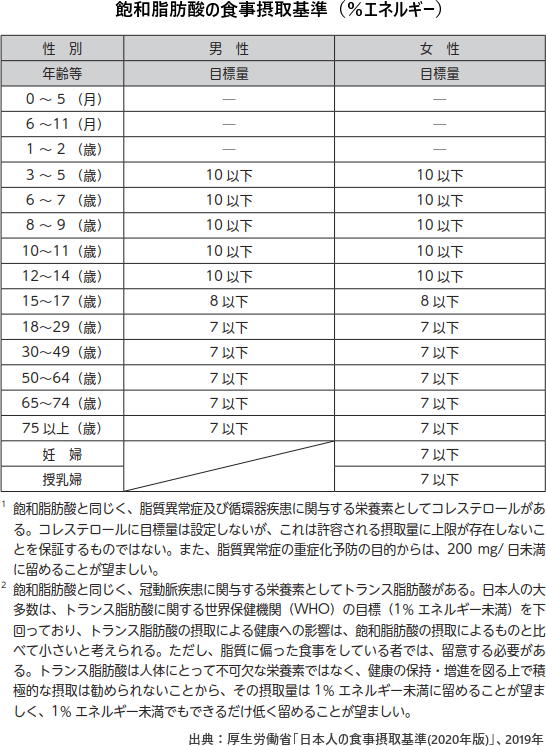
うち飽和脂肪酸については、摂取量を少なくすることで、総コレステロールとLDLコレステロールが低下し循環器疾患リスクが小さくなるという報告が多いことから、飽和脂肪酸を7%エネルギー以下に抑えるという目標量が設定された。必須脂肪酸であるn-6系脂肪酸とn-3系脂肪酸については目安量を設定した。
脂質異常症の重症化予防を目的に、コレステロールを200mg/日未満に留めることが望ましいと新たに記載。

食塩摂取量は6g/日未満を目標に
炭水化物(とくに糖質)はエネルギー源として重要だ。食物繊維の摂取量が少なくならないように注意を促している。 ナトリウム(食塩相当量)については、高血圧と慢性腎臓病(CKD)の重症化を予防するために、食塩相当量で6g/日未満を目標とした。 日本高血圧学会のガイドラインでも減塩目標は食塩6g/日未満で、日本腎臓病学会のガイドラインでもCKDの重症化予防のために6g/日未満が推奨されているのを受けたかたちだ。 高血圧が関連する生活習慣としては、肥満や運動不足などに加えて、アルコールの過剰摂取やカリウムの摂取不足も挙げられる。2020年版では、若年からの生活習慣病の予防を推進するため、飽和脂肪酸とカリウムについて小児の目標量も新たに設定された。 「日本人の食事摂取基準(2020年版)」策定検討会報告書(厚生労働省 2019年12月24日)[Terahata / 日本医療・健康情報研究所]