「CKD診療ガイドライン2018」を発表 糖尿病性腎臓病(DKD)など新概念を盛り込み5年ぶりに改訂 日本腎臓学会

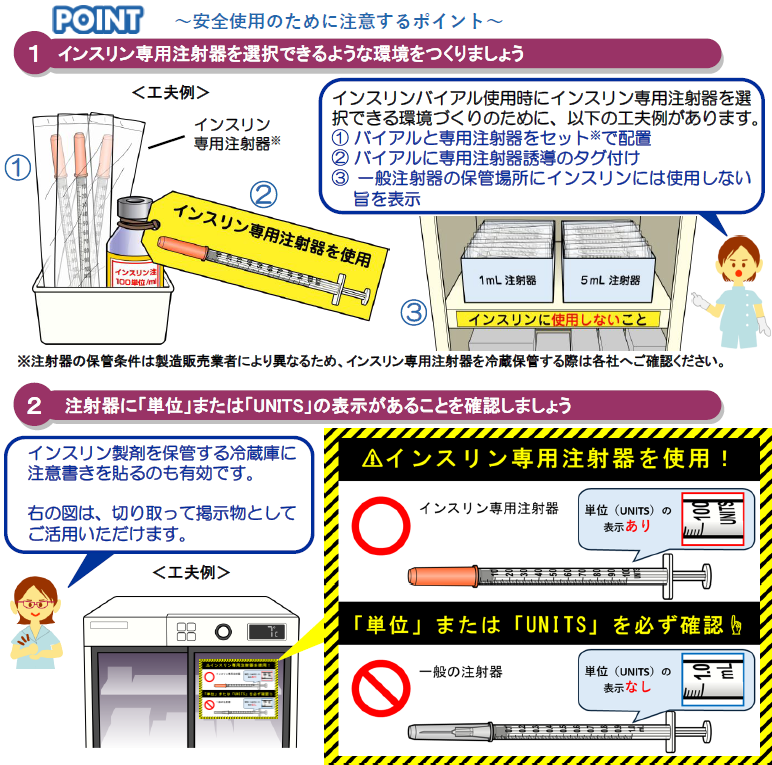
17章計57項目のクリニカルクエスチョン(CQ)で構成
「CKD診療ガイドライン2018」は、かかりつけ医向けの「CKD診療ガイド」と専門医向けの「エビデンスに基づくCKD診療ガイドライン」を統合したもので、かかりつけ医と専門医による利用を想定している。
新ガイドラインは17章計57項目のクリニカルクエスチョン(CQ)で構成される。従来の糖尿病腎症とは異なる新しい疾患概念である「糖尿病性腎臓病」(DKD)が章立てられているほか、高血圧・心血管疾患(CVD)、高齢者CKDについても詳しく取り上げられている。CKDのある女性を対象とした「妊娠」に関する章も新設された。
同学会は患者および保健師、メディカルスタッフ向けに、平易な内容にまとめた「CKD療養ガイド2018」も準備している。
第61回同学会では、CKD診療ガイド・ガイドライン改訂委員会委員長の岡田浩一・埼玉医科大学腎臓内科教授が改訂のポイントを解説した。
関連情報
専門医への紹介基準をシンプルに
第1章「CKDの診断と意義」では、専門医への紹介基準を示した。ステージ分類をよりシンプルに示すことで、対応しやすくした。
尿蛋白定量と尿中Cr測定により、尿蛋白/Cr比(g/gCr)を算出し、0.15g/gCr未満をA1(正常)、0.15 ~0.49g/gCrをA2(軽度蛋白尿)、0.5g/gCr以上をA3(高度蛋白尿)とする.
顕性アルブミン尿がある場合はすべて、微量アルブミン尿がある場合はステージG1(GFR≧90)、G2(GFR60~89)で血尿があるとき、およびG3a(GFR45~59)以上で専門医への紹介を推奨している。
また、尿アルブミン/クレアチニン比が30mg/gCr未満の場合は、ステージG3aの40歳未満のとき、およびG3b(GFR30~44)以上で紹介の対象となる。
これまで、CKDのステージは3つのGFR区分(50~59mL/分/1.73m²、40~49mL/分/1.73m²、30~39mL/分/1.73m²)別に記載されていたが、これは撤廃されより簡潔になった。

75歳以上の降圧目標を緩やかに設定
第4章「高血圧・CVD」では、血圧基準値を「糖尿病の有無」、「尿蛋白の有無」(軽度尿蛋白[0.15g/gCr]以上を尿蛋白ありと判定)、「年齢」(75歳で区分)の3つのポイントで定めている。
CKDが進展すると脳・心血管疾患の発症リスクが高まる。そのためCKD患者の降圧目標について、日米の高血圧学会のガイドラインでは130/80mmHgとやや強めにしている。
それに対し、新ガイドラインでは、高齢者の安全性を考慮し、独自に140/90mmHgと定めて降圧目標を緩やかにした。
80歳以上の120/60mmHg以下での管理において、Jカーブ現象がみられたという研究報告もあることから、過降圧への注意を指摘している。
糖尿病がある場合、75歳未満では、尿蛋白がある場合の降圧目標は従来通り130/80mmHg未満だが、75歳以上では、尿蛋白の有無にかかわらず150/90mmHg未満を降圧目標とする。ただし、起立性低血圧やAKIなどの有害事象がなければ、140/90mmHg未満への降圧を目指すとしている。
高齢者CKDの治療ではフレイル、低血糖に注意
第12章「高齢者CKD」では、2017年の日本老年学会・日本老年医学会のワーキンググループの検討を受け、高齢者CKDの年齢が「75歳以上」と改訂されている。
治療選択については、「腎機能の評価のみならず、病歴、多発合併症(CVD・悪性新生物・高度認知症・重度フレイルなど)、患者の社会的状況、予想される余命期間などを総合考慮し、また患者およびその家族との話し合いを通じた適切な意思決定に基づくべき」としている。
さらに、糖尿病合併の75歳以上の高齢CKD患者においては、血糖降下療法による重症低血糖・転倒に注意することを明記した。
高齢者の血糖管理目標は患者の特徴や健康状態:年齢、認知機能、身体機能、併発疾患、重症低血糖のリスク、余命などを考慮して、個別に治療目標を設定するよう提案している。
糖尿病性腎臓病(DKD)の概念を提示
第16章「糖尿病性腎臓病」(DKD)では、糖尿病性腎症(DN)との違いを明記した。DKDの概念がまだ明確でないため、学会独自にDKDの概念図を記載した。
2017年10月に日本腎臓学会と日本糖尿病学会の両理事長によって「STOP‒DKD宣言」が出され、日本におけるDKDの実態調査と病態解明、治療法開発に両学会が協力して取り組むことになった。
DKDでは、DNの典型的な経過と異なり、顕性アルブミン尿を伴わないままGFRが低下する。
DKDには、加齢や高血圧を背景とした動脈硬化や脂質異常症の関与が推定されていることから、典型的なDNを含む、糖尿病の病態が関与するCKD全般を包括しているとしている。

そのうえで、以下の点を推奨している。
▼糖尿病患者における尿アルブミン測定は糖尿病性腎症の早期診断に有用であり推奨する、
▼浮腫を伴うDKD患者において、体液過剰が示唆される場合にループ利尿薬投与は推奨される、
▼糖尿病性腎症患者におけるHbA1c7.0%未満の血糖管理は、早期腎症から顕性腎症への進行を抑制するために推奨されるが、顕性腎症期以降の進行抑制に関するエビデンスは不十分である。
ただし、「多因子の厳格な治療を推奨することで、投与薬剤数の増加や薬剤に関連する低血糖、過降圧、浮腫、高カリウム血症などのリスクが高まることにも注意が必要」といった注意事項も明記されている。
集約的治療を推奨 多因子介入が効果的
集約的治療については、「糖尿病性腎症を含めた血管合併症の発症・進行抑制ならびに生命予後改善のために、複数の危険因子の集約的治療(適切な体重管理を含む生活習慣の修正ならびに血糖・血圧・脂質の適切な管理)は推奨される」と強調。
糖尿病患者の治療としてDNを含めた血管合併症の発症・進行と総死亡率の抑制のために、以下の多因子介入による集約的治療を推奨している。
・ BMI22(生活習慣の修正[適切な体重管理、運動、禁煙、塩分制限食など])
・ HbA1c7.0%未満(現行のガイドラインで推奨されている血糖)
・ 収縮期血圧130mmHg未満かつ拡張期血圧80mmHg未満
・ LDLコレステロール120mg/dl、HDLコレステロール40mg/dl、中性脂肪150mg/dl未満(早朝空腹時)
ただし、「DKDに含まれる顕性アルブミン尿を伴わないGFR低下例の発症・進行抑制における集約的治療の有効性は、今後の検討課題である」として、DKDの治療・管理はまだ確立されていないことを示している。
日本腎臓学会発作成の診療ガイドライン(日本腎臓学会)
STOP-DKD宣言(日本腎臓学会)
フレイルに関する日本老年医学会からのステートメント(日本老年医学会)