連続6日間のCGM(持続血糖測定)が可能に エンライトセンサ
2013.05.15
日本メドトロニックは、連続6日間(144時間)の測定*が可能な持続グルコース測定(CGM)システムのセンサ「エンライトセンサ」を5月15日に発売する。

CGMで見過ごされていた高血糖や低血糖が詳しくわかる
メドトロニック iPro2
 メドトロニック ミニメド CGMS-Gold
メドトロニック ミニメド CGMS-Gold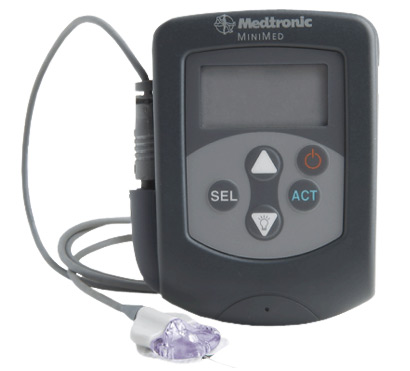
持続グルコース測定(CGM)システムのセンサ「エンライトセンサ」
連続6日間(144時間)の測定が可能に
エンライトセンサ
 挿入時に仕様するエンライトサータ
挿入時に仕様するエンライトサータ
 エンライトセンサの挿入はボタン操作で行える
エンライトセンサの挿入はボタン操作で行える
 日本では、はじめてのCGMシステムである「CGMSゴールド」と「ソフセンサ」は、2009年秋に厚生労働省から医療機器として認可され、2010年1月に発売された。それ以来、CGMシステムの使用数は検査のしやすい機器の導入とともに増加している。CGMシステムは国内では、500ヵ所以上の医療機関で利用されている。
2012年4月には、器機の小型化と操作の簡略化を実現したCGMシステム「メドトロニック iPro2(アイプロツー)」が発売された。
センサの進歩もめざましい。今回、日本メドトロニックが発売した持続グルコース測定(CGM)システムのセンサ「エンライトセンサ」は、連続6日間(144時間)の測定を可能にした。
「エンライトセンサ」の主な特徴は次の通り――
・ 測定期間
日本では、はじめてのCGMシステムである「CGMSゴールド」と「ソフセンサ」は、2009年秋に厚生労働省から医療機器として認可され、2010年1月に発売された。それ以来、CGMシステムの使用数は検査のしやすい機器の導入とともに増加している。CGMシステムは国内では、500ヵ所以上の医療機関で利用されている。
2012年4月には、器機の小型化と操作の簡略化を実現したCGMシステム「メドトロニック iPro2(アイプロツー)」が発売された。
センサの進歩もめざましい。今回、日本メドトロニックが発売した持続グルコース測定(CGM)システムのセンサ「エンライトセンサ」は、連続6日間(144時間)の測定を可能にした。
「エンライトセンサ」の主な特徴は次の通り――
・ 測定期間
連続6日間(144時間)測定が可能。平日と週末での血糖変動傾向を把握しやすくなる。 ・ 痛みの軽減
エンライトセンサは体積が小型化され、挿入針は細く短くなった。これにより患者の負担を軽減した。
日本メドトロニックの調査によると、85%の患者がエンライトセンサの挿入時の痛みは従来品に比べて少ないと感じている。
挿入針の長さは、従来品が17.5mmであるのに対し、エンライトセンサは10.5mm。ゲージサイズは、従来品が22ゲージ(外径0.71mm、内径0.39mm)であるのに対し、エンライトセンサは27ゲージ(外径0.41mm、内径0.19mm)となっている。 ・ 操作性
エンライトセンサの挿入は専用のエンライトサータを使用し、ボタン操作で垂直に行うため、挿入角度の調節が不要となった。
挿入針は挿入後にニードルハブに収納される仕組みとなっているため、患者の目に触れることがなく、針刺し事故のリスクも軽減される。 ・ 温度管理
エンライトセンサの保管温度は2~30度のため、冷蔵管理が不要になった。 CGMシステムを使えば、1日を通しての血糖値の変動がグラフとして確認できるので、食事量・内容や運動が実際にどのように血糖値に影響しているか、投与したインスリンの効果は適切か、夜中に低血糖が起こっていないかなどを把握しやすい。 特に夜間低血糖や無自覚性低血糖の可能性が否定できない患者、目標HbA1cを達成できない患者、食後高血糖が起きている患者、小児、妊婦、血糖変動が激しい患者、HbA1cとSMBGの血糖値に乖離がある患者などで、CGMシステムは強力なツールとなる。 日本メドトロニック
 挿入時に仕様するエンライトサータ
挿入時に仕様するエンライトサータ エンライトセンサの挿入はボタン操作で行える
エンライトセンサの挿入はボタン操作で行える 日本では、はじめてのCGMシステムである「CGMSゴールド」と「ソフセンサ」は、2009年秋に厚生労働省から医療機器として認可され、2010年1月に発売された。それ以来、CGMシステムの使用数は検査のしやすい機器の導入とともに増加している。CGMシステムは国内では、500ヵ所以上の医療機関で利用されている。
2012年4月には、器機の小型化と操作の簡略化を実現したCGMシステム「メドトロニック iPro2(アイプロツー)」が発売された。
センサの進歩もめざましい。今回、日本メドトロニックが発売した持続グルコース測定(CGM)システムのセンサ「エンライトセンサ」は、連続6日間(144時間)の測定を可能にした。
「エンライトセンサ」の主な特徴は次の通り――
・ 測定期間
日本では、はじめてのCGMシステムである「CGMSゴールド」と「ソフセンサ」は、2009年秋に厚生労働省から医療機器として認可され、2010年1月に発売された。それ以来、CGMシステムの使用数は検査のしやすい機器の導入とともに増加している。CGMシステムは国内では、500ヵ所以上の医療機関で利用されている。
2012年4月には、器機の小型化と操作の簡略化を実現したCGMシステム「メドトロニック iPro2(アイプロツー)」が発売された。
センサの進歩もめざましい。今回、日本メドトロニックが発売した持続グルコース測定(CGM)システムのセンサ「エンライトセンサ」は、連続6日間(144時間)の測定を可能にした。
「エンライトセンサ」の主な特徴は次の通り――
・ 測定期間連続6日間(144時間)測定が可能。平日と週末での血糖変動傾向を把握しやすくなる。 ・ 痛みの軽減
エンライトセンサは体積が小型化され、挿入針は細く短くなった。これにより患者の負担を軽減した。
日本メドトロニックの調査によると、85%の患者がエンライトセンサの挿入時の痛みは従来品に比べて少ないと感じている。
挿入針の長さは、従来品が17.5mmであるのに対し、エンライトセンサは10.5mm。ゲージサイズは、従来品が22ゲージ(外径0.71mm、内径0.39mm)であるのに対し、エンライトセンサは27ゲージ(外径0.41mm、内径0.19mm)となっている。 ・ 操作性
エンライトセンサの挿入は専用のエンライトサータを使用し、ボタン操作で垂直に行うため、挿入角度の調節が不要となった。
挿入針は挿入後にニードルハブに収納される仕組みとなっているため、患者の目に触れることがなく、針刺し事故のリスクも軽減される。 ・ 温度管理
エンライトセンサの保管温度は2~30度のため、冷蔵管理が不要になった。 CGMシステムを使えば、1日を通しての血糖値の変動がグラフとして確認できるので、食事量・内容や運動が実際にどのように血糖値に影響しているか、投与したインスリンの効果は適切か、夜中に低血糖が起こっていないかなどを把握しやすい。 特に夜間低血糖や無自覚性低血糖の可能性が否定できない患者、目標HbA1cを達成できない患者、食後高血糖が起きている患者、小児、妊婦、血糖変動が激しい患者、HbA1cとSMBGの血糖値に乖離がある患者などで、CGMシステムは強力なツールとなる。 日本メドトロニック
[Terahata / 日本医療・健康情報研究所]