糖尿病患者の痛風リスクがフェノフィブラートで半減 FIELD試験
2018.04.05
糖尿病患者に対するフェノフィブラートのプラセボ対照無作為化二重盲検試験であるFIELDの事後解析からまた新たな知見が加わった。同薬によって痛風発作のリスクのハザード比が0.48と半減していたとする報告。Lancet Diabetes & Endocrinologyに論文掲載された。
FIELD(Fenofibrate Intervention and Event Lowering in Diabetes study)は2000年代初頭に海外で行われたフェノフィブラートによる心血管疾患抑制効果を検証した大規模臨床試験。対象は軽度脂質異常症を併発している2型糖尿病患者で、プラセボ対照無作為化二重盲検により平均約5年間追跡された。
事前に設定されていたエンドポイントの解析結果として同薬による初回冠動脈イベントの抑制、糖尿病網膜症・黄斑症の抑制などがこれまでに報告されてきた。また調査対象が約1万人と大規模であることから、現在に至るまで事後解析による知見の報告も続いている。今回の報告もその一つで、痛風関連イベントについて検討したもの。
フェノフィブラート群で尿酸値が20.1%、有意に低下
フェノフィブラートは主にトリグリセライド(中性脂肪。TG)を低下させ、HDL-コレステロール(善玉コレステロール。HDL-C)を上昇させる薬剤だが、FIELDやACCORD(Action to Control Cardiovascular Risk in Diabetes)などの大規模臨床試験から、糖尿病網膜症の有意なリスク低下が確認されるなど、脂質改善以外の多面的効果が報告されている。同薬による尿酸値低下作用も既に報告されていたが、痛風発作を抑制するか否かについては、小規模な報告はあったものの大規模試験では確認されていなかった。
本研究は、FIELDのデータベースを事後解析し、尿酸値の推移と痛風関連イベント発生率を実薬群とプラセボ群で比較している。
まず尿酸値についてみると、ベースライン時の尿酸値はプラセボ群5.38mg/dL、実薬群5.55mg/dLと、実薬群がわずかに高値だったが有意な差はなかった。試験開始1年後の時点で尿酸値が記録され評価が可能だったのは1,948例。その尿酸値は実薬群においてベースライン時より20.7%(95%CI:20.1-21.4)低値であり、プラセボ群に比し20.1%(18.5-21.7)有意に低かった(p<0.0001)。
1年経過時点における尿酸値の有意な群間差は、性、脂質異常症の有無、ベースライン時の尿酸値の高低といった患者背景によるサブグループにかかわらず認められた。また、アロプリノール(尿酸低下薬)が処方されていた患者群においては群間差が10.3%と縮小していたものの、有意差(p=0.0015)は保たれていた。
なお、尿酸低下薬以外で尿酸低下作用が報告されている薬剤としてARBのロサルタンが知られているが、本論文の著者らは、FIELDにおけるフェノフィブラートの尿酸低下作用はRENAAL(Reduction of Endpoints in NIDDM with the Angiotensin II Antagonist Losartan)で認められたロサルタンの尿酸低下作用よりも大きいと述べている。
痛風発作はフェノフィブラート群で半減。高尿酸血症群でのNNTは12
次に痛風発作についてみると、5年間の観察期間中にプラセボ群151例、実薬群の81例に少なくとも1回の痛風発作が記録されていた。実薬群の対プラセボ群ハザード比は0.54(0.35-0.61,p<0.0001)だった(図1)。ベースライン時の尿酸値、アロプリノールの処方、年齢、性、BMI、eGFR、心血管疾患の既往で調整後のハザード比は0.46(0.35-0.61,p<0.0001)だった。患者背景別では唯一、アロプリノールが処方されていた群で群間の有意差が消失していたが、その他のサブグループでは有意な群間差があった。
図1 治療割付群別にみた痛風発作発生頻度の推移
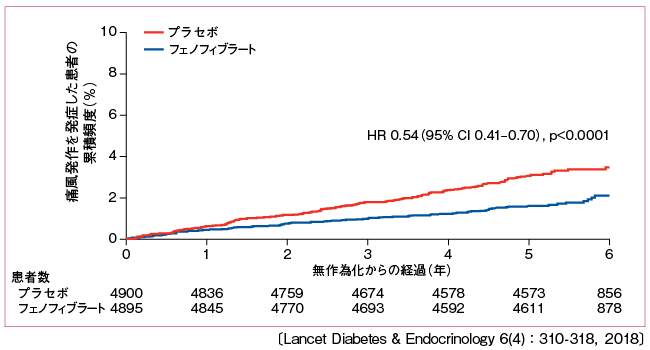
図2 ベースライン時の尿酸値五分位ごとの痛風発作発生頻度

フェノフィブラートは腎結石を増やさない
尿酸の排泄を促す薬剤は理論的に腎結石を増やすリスクがあると考えられる。しかし本研究における腎結石は実薬群121例、プラセボ群119例であり差はなかった(オッズ比 1.02,0.71-1.32,p=0.89)。これについて著者らは、既に報告されているフェノフィブラートが尿pHを上昇させるという機序で説明可能かもしれないと述べている。糖尿病による高血糖は尿酸排泄を増やし血清尿酸値を若干低下させるように働く。しかし糖尿病の基礎にあることが多い肥満やメタボリックシンドロームは高尿酸血症の明らかなリスク因子であり、実際には高尿酸血症を併発している糖尿病患者は少なくない。かつ、同様の理由によって、そのような患者では脂質異常症を併発していることが多々ある。 糖尿病で尿酸値と血清脂質がともに高い患者に対し、フェノフィブラート1剤で有益な多面的効果を期待できるかもしれない。
原典論文: Effect of fenofibrate on uric acid and gout in type 2 diabetes: a post-hoc analysis of the randomised, controlled FIELD study〔Lancet Diabetes & Endocrinology 6(4):310-318,2018〕
[dm-rg.net / 日本医療・健康情報研究所]